Poniższy tekst to tylko dość chaotycznie pozbierane informacje, fakty na temat błonicy, można traktować jako udostępniony brudnopis.
Pierwszą szczepionkę przeciwko Corynebacterium diphteriae, opartą na toksoidzie błoniczym (anatoksynę) wprowadzono w 1923. W Polsce od 1960 podaje się w formie skojarzonej jako DTP.
https://microbewiki.kenyon.edu/images/7/74/Corynebacteriumdiphteriae.jpg
http://www.cdc.gov/diphtheria/images/diphtheria-photo-phil-2125.jpg
http://textbookofbacteriology.net/corynebacterium.jpg
Szczepionka przyczyniła się do ograniczenia zachorowań, ale bakteria nadal może krążyć, ponieważ szczepionka nie chroni przed nosicielstwem.
Szczepienie przeciwbłonicze to toksoid błoniczy (podobnie jak szczepionka przeciw tężcowi, którazawiera toksoid tężcowy) czyli nie zawiera antygenów bakterii / ateunowanych wirusów czy jakiś ich fragmentów, a odnosi się do toksyny produkowanej przez bakterie błonicy.
Mimo tego toksoid powoduje, że pomimo kontaktu z błonicą nie chorujemy, ponieważ błonicę powodują toksyny bakterii (chociaż człowiek może być nosicielem tej bakterii). Rezerwuarem błonicy jest człowiek, a kontakt z bakterią w wielu wypadkach powoduje nosicielstwo. Niestety nosiciel mimo tego, że sam nie jest chory gdyż jest zaszczepiony to może zarażać innych.Niestety nie ma alternatywy dla szczepionki. Sprawny układ immunologiczny (wpływ wielu czynników) raczej nie sprawi, że uda się choroby uniknąć, natomiast może sprawić, że choroba przejdzie łagodniej i unikniemy powikłań pochorobowych.
https://www.facebook.com/groups/779018065479021/permalink/854347101279450/?hc_location=ufi
https://www.facebook.com/groups/779018065479021/permalink/863366177044209/?comment_tracking=%7B%22tn%22%3A%22O%22%7D
https://www.facebook.com/groups/779018065479021/permalink/855556371158523/?hc_location=ufi
W krajach powszechnie stosujących szczepienia przeciw błonicy, skutkujące efektem odporności zbiorowiskowej, poziom przeciwciał przeciw błonicy 0,01 IU/ml przyjęto jako najniższy, świadczący o względnym poziomie ochrony przed zachorowaniem na błonicę, poziom 0,10 IU/ml i wyższy – jako gwarantujący ochronę przed zachorowaniem, a poziom 1,00 IU/ml i wyższy– gwarantujący długotrwałą ochronę przed zachorowaniem na błonicę.
Źródło:
Tiwari T.S.P., Wharton M. Diphteria toxoid. W: Plotkin S., Orenstein W.A., Offit P.A. Vaccines, wyd 6, 2013, str. 153.
"Do zakażenia dochodzi drogą kropelkową lub poprzez bezpośredni kontakt z osobą chorą lub nosicielem, z jego wydzielinami, a także poprzez przedmioty z otoczenia chorego lub nosiciela."
http://www.przeglepidemiol.pzh.gov.pl/zakazenia-corynebacterium-diphtheriae-dawniej-i-dzis
Bakteria mutuje.
http://wwwnc.cdc.gov/eid/article/4/4/98-0404_article
Odporność poszczepienna z czasem wygasa.
http://www.przeglepidemiol.pzh.gov.pl/pobierz-artykul?id=353
Przeciwciała zanikają po ok. 19 latach od szczepienia.
http://www.nejm.org/doi/full/10.1056/NEJMoa066092#t=articleTop
Zapadalność na błonicę na świecie.
Ogólnie na świecie jest to rzadko występująca choroba, ale niektóre kraje nękane są mniej lub bardziej. Warto zerknąć chociażby na Republikę Środkowoafrykańską (Central African Republic), Indie, Madagaskar i Wenezuelę
http://apps.who.int/immunization_monitoring/globalsummary/timeseries/tsincidencediphtheria.html
Wyszczepialność DTP w tych krajach:
Rep. Środkowoafrykańska
http://www.who.int/immunization/monitoring_surveillance/data/caf.pdf
Indie
http://www.who.int/immunization/monitoring_surveillance/data/ind.pdf
Madagaskar
http://www.who.int/immunization/monitoring_surveillance/data/mdg.pdf
Wenezuela
http://www.who.int/immunization/monitoring_surveillance/data/ven.pdf
Takich skoków zachorowalności, jakie odnotowano w ostatnich latach w krajach o wysokim wyszczepieniu, nie zanotowano nawet w Rep. Środkowoafrykańskiej, gdzie wyszczepialność od dekad pozostawia bardzo wiele do życzenia.
Szczepienia DTP jak widać prawdopodobnie nie miały znaczenia w redukowaniu zachorowalności na błonicę, za to wpływ mają do dziś: niedożywienie, warunki socjoekonomiczne zależne od sytuacji w kraju, dostęp do szpitali i antytoksyny. A te pierwsze i ostatnie mają znaczenie od danej sytuacji w kraju. Jak chociażby zamieszki w Wenezueli trwające już ze 4 lata czy zamieszki w Rep. Środkowoafrykańskiej. To tylko taki pobieżny przykład.
Bez względu na pokrycie szczepieniami populacji, powszechne niedobory wit. C, B jak i żelaza są najczęstszą przyczyną rozprzestrzeniania się błonicy w wysoko wyszczepionych populacjach.
Poniżej więcej o wpływie niedoboru żelaza na Corynebacterium diphtheriae (maczugowca błonicy). Od dawna wiadomo, że obecność żelaza w podłożu hodowlanym hamuje syntezę toksyny (podobno także żelazo jest niezbędne w organizmie, aby mógł uporać się z toksyną maczugowca)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC289925/pdf/jbacter00515-0162.pdf
Ostatnie zachorowania zarejestrowane w Polsce miały miejsce w latach 1992-1996. http://szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=311
W badaniu http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3840652/?hc_location=ufi
dowiedziono, że "nieodpowiedni poziom odporności" czyli bez ochrony w Polsce są dorośli < 40 lat i dzieci młodsze niż 2 lata.
Co w skrócie oznacza, że w przypadku zagrożenia tą chorobą nie obejdzie się bez masowego doszczepiania... Co potwierdził w wywiadzie prof. dr hab. med. Jacek Wysocki
http://www.mp.pl/szczepienia/praktyka/ekspert/blonica_tezec_krztusiec_ekspert/show.html?id=116314 Czyli blisko pół polski oficjalnie nie jest odporna na błonicę...
http://szczepienie.blogspot.com/p/odpornosc-grupowa-jak-naprawde-wyglada.html
"Zgodnie z danymi Światowej Organizacji Zdrowia, aby zapewnić odporność populacji na błonicę konieczne jest uzyskanie ochronnego poziomu przeciwciał u co najmniej 90% dzieci i 75% dorosłych. Wśród krajów europejskich, równie niski jak w Polsce poziom przeciwciał przeciwbłoniczych u dzieci był odnotowany jedynie w Czechach "
http://www.pzh.gov.pl/page/fileadmin/user_upload/kariera%20naukowa/kariera_naukowa/Autoreferat_azasada.pdf?hc_location=ufi
Chorują również osoby szczepione (nawet do ponad 80% chorych), a największą podatną grupą są osoby dorosłe między 30 a 64 rokiem życia.
http://www.gabrich.com/science/rdift.htm.html
Stan uodpornienia mieszkańców Polski przeciwko błonicyhttp://www.czytelniamedyczna.pl/1460,stan-uodpornienia-mieszkancow-polski-przeciwko-blonicy.html
https://www.facebook.com/groups/779018065479021/permalink/1259171567463666/
"U osób szczepionych choroba przebiega łagodniej, a powikłania narządowe występują rzadziej. Charakterystyczne są szarobrązowe błony ściśle przylegające do błony śluzowej górnych dróg oddechowych; przy próbie ich usunięcia szpatułką pojawia się krwawienie.
http://www.mp.pl/interna/chapter/B16.II.3.24.
U nieszczepionych okres wylęgania i zakaźności: okres wylęgania śr. 2–4 dni (1–10 dni). Czas zakaźności: ostatnie 2 dni okresu wylęgania, cały okres objawowy oraz 4 dni po ustąpieniu choroby u chorych leczonych (do 2–3 tyg. u nieleczonych); w błonicy skóry (wydzielina z owrzodzenia) jest znacznie dłuższy.
Rezerwuar i droga przenoszenia: jedynym rezerwuarem jest człowiek (chory, ozdrowieniec, nosiciel). Do zakażenia dochodzi zwykle drogą kropelkową, rzadziej przez kontakt bezpośredni z wydzieliną dróg oddechowych lub owrzodzenia.
Szczepionka nie chroni przed błonicą, lecz przed toksyną błoniczą wywołującą niebezpieczne formy tej choroby. Tutaj więcej informacji na temat tej choroby:
http://szczepienia.pzh.gov.pl/main.php?p=3&id=87
Na rynku polskim jest zarejestrowana szczepionka monowalentna przeciwko błonicy
Najważniejszy wniosek z publikacji streszczonej w tej grafice to: "Grupę największego ryzyka zakażenia C. diphtheriae stanowią osoby dorosłe w przedziale od 30 do 64 roku życia, w której łącznie 43% nie posiada zabezpieczającego poziomu przeciwciał."
Źródło: http://www.czytelniamedyczna.pl/1460,stan-uodpornienia-mieszkancow-polski-przeciwko-blonicy.html
https://www.facebook.com/113220068768123/photos/a.324589757631152.72839.113220068768123/504867596270033/?type=1
Infekcje Problemy w praktyce: Zasady diagnostyki serologicznej chorób zakaźnych
http://infekcje.mp.pl/problemywpraktyce/show.html?id=59531
Błonice można złapać od kotka, pieska, itd ? http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3322090/
Paradoksalnie najwyższa śmiertelność jest w krajach gdzie nie występuje endemicznie. Czyli aspekt błędnej diagnozy, czy nie rozpoznania jest decydującym czynnikiem przeżycia, de facto straszna perspektywa. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3310452/
Wzrost nietoksykogennych infekcji Corynebacterium diphtheriae - głównie infekcje inwazyjne, zaobserwowano w krajach o wysokiej stopie szczepień. Jednak przyczyny tej sytuacji nie są znane.
http://www.ncbi.nlm.nih.gov/pubmed/20728389
Szczepionka nie chroni przed błonicą, lecz przed toksyną błoniczą wywołującą niebezpieczne formy tej choroby.
Pomimo zaszczepienia ponad 95% populacji w Europie, osoby niezaszczepione są narażone na zachorowanie, szczepionka nie chroni bowiem przed bezobjawowym nosicielstwem. Osoby będące nosicielami maczugowców błonicy mogą stanowić źródło zakażenia dla osób niezaszczepionych.
http://szczepienie.blogspot.com/p/blonica-diphtheria-dtp-szczepienia.html
http://www.szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=311&to=
Zachorowania jeśli się zdarzały w ostatniej dekadzie to pojedyncze, jednak warto pamiętać o tym, że nadal w środowisku obecna jest bakteria odpowiedzialna za rozwój choroby (a dokładnie 3 różne gatunki Corynebacterium zdolne do wytwarzania toksyny tj. C. diphtheriae , C. ulcerans i C.pseudotuberculosis), więc to, że ilość samych zachorowań od wielu lat jest bliska 0 nie oznacza zerowego ryzyka, ponieważ szczepienia nie eliminują patogenu. Nadal też pozostaje nierozwiązany problem z dostępem do antytoksyny, która jest niezbędna w leczeniu - co też pokazał świeży przypadek z Belgii (oraz przypadek z Hiszpanii sprzed roku)
https://www.facebook.com/groups/779018065479021/permalink/1005567729490719/
Największa epidemia błonicy była w 1954 roku 44tys zachorowań i prawie 2 tys zgonów, jednak mimo braku szczepień liczba zgonów spadała do niecałych 500 w 58 i 59 bo już od 1960 roku wprowadzono obowiązkowe szczepienia przeciw błonicy.
Warto zaznaczyć, że mówa jest o latach 50... Do dzisiaj minęło ponad pół wieku i obecnie są skuteczniejsze metody leczenia błonicy.
http://szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=311&to= https://faktyoszczepieniach.wordpress.com/blonica-w-polsce-dane-epidemiologiczne/ http://imgur.com/a/ZbWAN
https://www.facebook.com/groups/779018065479021/permalink/854347101279450/?hc_location=ufi
https://www.facebook.com/groups/779018065479021/permalink/863366177044209/?comment_tracking=%7B%22tn%22%3A%22O%22%7D
https://www.facebook.com/groups/779018065479021/permalink/855556371158523/?hc_location=ufi
http://szczepienie.blogspot.com/p/blonica-diphtheria-dtp-szczepienia.html
Poziom odporności Polskiego społeczeństwa niestety nie jest wystarczający mimo powszechnych szczepień
http://szczepienie.blogspot.com/p/odpornosc-grupowa-jak-naprawde-wyglada.html
"Pomimo zaszczepienia ponad 95% populacji w Europie, osoby niezaszczepione są narażone na zachorowanie, szczepionka nie chroni bowiem przed bezobjawowym nosicielstwem. Osoby będące nosicielami maczugowców błonicy mogą stanowić źródło zakażenia dla osób niezaszczepionych."
http://szczepienia.pzh.gov.pl/main.php?p=1&id=1362
Poziom odporności Polskiego społeczeństwa niestety nie jest wystarczający mimo powszechnych szczepień
http://szczepienie.blogspot.com/p/odpornosc-grupowa-jak-naprawde-wyglada.html
"Pomimo zaszczepienia ponad 95% populacji w Europie, osoby niezaszczepione są narażone na zachorowanie, szczepionka nie chroni bowiem przed bezobjawowym nosicielstwem. Osoby będące nosicielami maczugowców błonicy mogą stanowić źródło zakażenia dla osób niezaszczepionych."
http://szczepienia.pzh.gov.pl/main.php?p=1&id=1362
Szczepionka nie chroni przed patogenem wywołującym błonice, lecz przed toksyną błoniczą wywołującą błonicę. Tutaj więcej informacji na temat tej choroby:
Problem z dostępnością do antytoksyny błoniczej
Szczepionka nie chroni przed patogenem wywołującym błonice, lecz przed toksyną błoniczą wywołującą błonicę. Tutaj więcej informacji na temat tej choroby:
"Najpoważniejszym problemem, z którym muszą zmierzyć się podmioty odpowiedzialne za zdrowie publiczne, jest utrudniony lub całkowity brak dostępu w wielu krajach Unii Europejskiej – w tym w Polsce – do antytoksyny błoniczej (DAT), którą stosuje się w leczeniu błonicy wraz z antybiotykoterapią. Produkcji preparatu zaprzestano z uwagi na niemal całkowitą redukcję zachorowań na błonicę w UE dzięki wprowadzeniu wieloletnich, powszechnych programów szczepień.http://www.mp.pl/szczepienia/aktualnosci/show.html?id=122154
ECDC podkreśla, że jeżeli podmioty udzielające świadczeń zdrowotnych nie będą miały zagwarantowanego natychmiastowego dostępu do DAT, istnieje duże ryzyko, że chorzy na błonicę nie otrzymają leczenia w odpowiednim czasie – podanie DAT w czasie przekraczającym 48 h od momentu wystąpienia pierwszych objawów toksemii może okazać się nieskuteczne. Dlatego niezbędne jest zapewnienie odpowiednich ilości DAT na poziomie krajowym i regionalnym.
Korzystnym rozwiązaniem dla krajów UE może być prowadzenie międzynarodowego rejestru dostępności DAT lub też oszacowanie – na poziomie europejskim – zapotrzebowania i wspólnego zamawiania preparatu do wykorzystania w sytuacjach awaryjnych, takich jak ta, która miała miejsce w ostatnich dniach [maj 2015] w Hiszpanii – preparat DTA dla chorego dziecka trzeba było sprowadzać aż z Rosji."
Ze względu na fakt, że nigdy nie da się przewidzieć poziomu toksemii i tempa indukowanych zmian, nawet poziom krążących przeciwciał przeciw toksynie błoniczej, uznany za ochronny, nie daje 100% pewności odporności na zachorowanie. Nawet wysokie miana krążących przeciwciał w przypadku silnej toksemii mogą okazać się niewystarczające do zneutralizowania zwiększonych ilości krążącej w organizmie toksyny zanim ulegnie ona adsorpcji do komórek gospodarza. Stąd w przypadkach ciężkich zakażeń podawana jest antytoksyna błonicza, stanowiąca koncentrat przeciwciał, której zadaniem jest natychmiastowa i skuteczna neutralizacji toksyny krążącej (antytoksyna nie neutralizuje toksyny związanej przez komórki).http://szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=1323&to=szczepionka
W krajach powszechnie stosujących szczepienia przeciw błonicy, skutkujące efektem odporności zbiorowiskowej, poziom przeciwciał przeciw błonicy 0,01 IU/ml przyjęto jako najniższy, świadczący o względnym poziomie ochrony przed zachorowaniem na błonicę, poziom 0,10 IU/ml i wyższy – jako gwarantujący ochronę przed zachorowaniem, a poziom 1,00 IU/ml i wyższy– gwarantujący długotrwałą ochronę przed zachorowaniem na błonicę.
Źródło:
Tiwari T.S.P., Wharton M. Diphteria toxoid. W: Plotkin S., Orenstein W.A., Offit P.A. Vaccines, wyd 6, 2013, str. 153.
Według danych Państwowego Zakładu Higieny, u ok. 40% przebadanych osób stężenie przeciwciał przeciwko błonicy było poniżej wartości ochronnej. Czy w Polsce istnieje ryzyko pojawienia się ognisk epidemicznych błonicy?
http://www.mp.pl/szczepienia/praktyka/ekspert/blonica_tezec_krztusiec_ekspert/show.html?id=116314
http://szczepienie.blogspot.com/p/odpornosc-grupowa-jak-naprawde-wyglada.html - szerzej na ten temat
http://www.mp.pl/szczepienia/praktyka/ekspert/blonica_tezec_krztusiec_ekspert/show.html?id=116314
http://szczepienie.blogspot.com/p/odpornosc-grupowa-jak-naprawde-wyglada.html - szerzej na ten temat
"Do zakażenia dochodzi drogą kropelkową lub poprzez bezpośredni kontakt z osobą chorą lub nosicielem, z jego wydzielinami, a także poprzez przedmioty z otoczenia chorego lub nosiciela."
http://www.przeglepidemiol.pzh.gov.pl/zakazenia-corynebacterium-diphtheriae-dawniej-i-dzis
http://wwwnc.cdc.gov/eid/article/4/4/98-0404_article
Odporność poszczepienna z czasem wygasa.
http://www.przeglepidemiol.pzh.gov.pl/pobierz-artykul?id=353
Przeciwciała zanikają po ok. 19 latach od szczepienia.
http://www.nejm.org/doi/full/10.1056/NEJMoa066092#t=articleTop
Zapadalność na błonicę na świecie.
Ogólnie na świecie jest to rzadko występująca choroba, ale niektóre kraje nękane są mniej lub bardziej. Warto zerknąć chociażby na Republikę Środkowoafrykańską (Central African Republic), Indie, Madagaskar i Wenezuelę
http://apps.who.int/immunization_monitoring/globalsummary/timeseries/tsincidencediphtheria.html
Wyszczepialność DTP w tych krajach:
Rep. Środkowoafrykańska
http://www.who.int/immunization/monitoring_surveillance/data/caf.pdf
Indie
http://www.who.int/immunization/monitoring_surveillance/data/ind.pdf
Madagaskar
http://www.who.int/immunization/monitoring_surveillance/data/mdg.pdf
Wenezuela
http://www.who.int/immunization/monitoring_surveillance/data/ven.pdf
Takich skoków zachorowalności, jakie odnotowano w ostatnich latach w krajach o wysokim wyszczepieniu, nie zanotowano nawet w Rep. Środkowoafrykańskiej, gdzie wyszczepialność od dekad pozostawia bardzo wiele do życzenia.
Szczepienia DTP jak widać prawdopodobnie nie miały znaczenia w redukowaniu zachorowalności na błonicę, za to wpływ mają do dziś: niedożywienie, warunki socjoekonomiczne zależne od sytuacji w kraju, dostęp do szpitali i antytoksyny. A te pierwsze i ostatnie mają znaczenie od danej sytuacji w kraju. Jak chociażby zamieszki w Wenezueli trwające już ze 4 lata czy zamieszki w Rep. Środkowoafrykańskiej. To tylko taki pobieżny przykład.
Bez względu na pokrycie szczepieniami populacji, powszechne niedobory wit. C, B jak i żelaza są najczęstszą przyczyną rozprzestrzeniania się błonicy w wysoko wyszczepionych populacjach.
Poniżej więcej o wpływie niedoboru żelaza na Corynebacterium diphtheriae (maczugowca błonicy). Od dawna wiadomo, że obecność żelaza w podłożu hodowlanym hamuje syntezę toksyny (podobno także żelazo jest niezbędne w organizmie, aby mógł uporać się z toksyną maczugowca)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC289925/pdf/jbacter00515-0162.pdf
Ostatnie zachorowania zarejestrowane w Polsce miały miejsce w latach 1992-1996. http://szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=311
W badaniu http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3840652/?hc_location=ufi
dowiedziono, że "nieodpowiedni poziom odporności" czyli bez ochrony w Polsce są dorośli < 40 lat i dzieci młodsze niż 2 lata.
Co w skrócie oznacza, że w przypadku zagrożenia tą chorobą nie obejdzie się bez masowego doszczepiania... Co potwierdził w wywiadzie prof. dr hab. med. Jacek Wysocki
http://www.mp.pl/szczepienia/praktyka/ekspert/blonica_tezec_krztusiec_ekspert/show.html?id=116314 Czyli blisko pół polski oficjalnie nie jest odporna na błonicę...
http://szczepienie.blogspot.com/p/odpornosc-grupowa-jak-naprawde-wyglada.html
"Zgodnie z danymi Światowej Organizacji Zdrowia, aby zapewnić odporność populacji na błonicę konieczne jest uzyskanie ochronnego poziomu przeciwciał u co najmniej 90% dzieci i 75% dorosłych. Wśród krajów europejskich, równie niski jak w Polsce poziom przeciwciał przeciwbłoniczych u dzieci był odnotowany jedynie w Czechach "
http://www.pzh.gov.pl/page/fileadmin/user_upload/kariera%20naukowa/kariera_naukowa/Autoreferat_azasada.pdf?hc_location=ufi
Chorują również osoby szczepione (nawet do ponad 80% chorych), a największą podatną grupą są osoby dorosłe między 30 a 64 rokiem życia.
http://www.gabrich.com/science/rdift.htm.html
Stan uodpornienia mieszkańców Polski przeciwko błonicyhttp://www.czytelniamedyczna.pl/1460,stan-uodpornienia-mieszkancow-polski-przeciwko-blonicy.html
https://www.facebook.com/groups/779018065479021/permalink/1259171567463666/
Błonica - Leczenie nosicieli i profilaktyka poekspozycyjna u osób z kontaktu:http://www.mp.pl/interna/chapter/B16.II.3.24.
1) dawka przypominająca odpowiedniej do wieku szczepionki przeciwko błonicy, jeśli upłynęło >5 lat od ostatniego szczepienia
2) profilaktyka antybiotykowa (po pobraniu wymazu z gardła i nosa do badania mikrobiologicznego): erytromycyna p.o. przez 7–10 dni lub pojedyncza dawka penicyliny benzatynowej i.m. (1,2 mln j. ≥6. rż.; 600 000 j. <6 .="" 2="" antytoksyny.="" badania="" br="" czeniu="" mikrobiologiczne.="" nale="" nie="" po="" powt="" profilaktyki="" r="" rzy="" stosuj="" tyg.="" y="" zako="">
"U osób szczepionych choroba przebiega łagodniej, a powikłania narządowe występują rzadziej. Charakterystyczne są szarobrązowe błony ściśle przylegające do błony śluzowej górnych dróg oddechowych; przy próbie ich usunięcia szpatułką pojawia się krwawienie.
http://www.mp.pl/interna/chapter/B16.II.3.24.
U nieszczepionych okres wylęgania i zakaźności: okres wylęgania śr. 2–4 dni (1–10 dni). Czas zakaźności: ostatnie 2 dni okresu wylęgania, cały okres objawowy oraz 4 dni po ustąpieniu choroby u chorych leczonych (do 2–3 tyg. u nieleczonych); w błonicy skóry (wydzielina z owrzodzenia) jest znacznie dłuższy.
Rezerwuar i droga przenoszenia: jedynym rezerwuarem jest człowiek (chory, ozdrowieniec, nosiciel). Do zakażenia dochodzi zwykle drogą kropelkową, rzadziej przez kontakt bezpośredni z wydzieliną dróg oddechowych lub owrzodzenia.
Szczepionka nie chroni przed błonicą, lecz przed toksyną błoniczą wywołującą niebezpieczne formy tej choroby. Tutaj więcej informacji na temat tej choroby:
http://szczepienia.pzh.gov.pl/main.php?p=3&id=87
Na rynku polskim jest zarejestrowana szczepionka monowalentna przeciwko błonicy
Jakie szczepionki przeciw błonicy są zarejestrowane w Polsce?http://www.szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=335&to=szczepionka
Monowalentne szczepionki przeciw błonicy:
1. Szczepionka: d/D
Typ szczepionki: szczepionka przeciw błonicy, adsorbowana,
Antygen: toksoid błoniczy,
Podmiot odpowiedzialny: IBSS Biomed S.A., Kraków,
Postać: zawiesina do wstrzykiwań podskórnych w ampułko-strzykawce,
Dawka: 0,5 ml.
Najważniejszy wniosek z publikacji streszczonej w tej grafice to: "Grupę największego ryzyka zakażenia C. diphtheriae stanowią osoby dorosłe w przedziale od 30 do 64 roku życia, w której łącznie 43% nie posiada zabezpieczającego poziomu przeciwciał."
Źródło: http://www.czytelniamedyczna.pl/1460,stan-uodpornienia-mieszkancow-polski-przeciwko-blonicy.html
https://www.facebook.com/113220068768123/photos/a.324589757631152.72839.113220068768123/504867596270033/?type=1
Infekcje Problemy w praktyce: Zasady diagnostyki serologicznej chorób zakaźnych
http://infekcje.mp.pl/problemywpraktyce/show.html?id=59531
Błonice można złapać od kotka, pieska, itd ? http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3322090/
Paradoksalnie najwyższa śmiertelność jest w krajach gdzie nie występuje endemicznie. Czyli aspekt błędnej diagnozy, czy nie rozpoznania jest decydującym czynnikiem przeżycia, de facto straszna perspektywa. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3310452/
Wzrost nietoksykogennych infekcji Corynebacterium diphtheriae - głównie infekcje inwazyjne, zaobserwowano w krajach o wysokiej stopie szczepień. Jednak przyczyny tej sytuacji nie są znane.
http://www.ncbi.nlm.nih.gov/pubmed/20728389
Szczepionka nie chroni przed błonicą, lecz przed toksyną błoniczą wywołującą niebezpieczne formy tej choroby.
Pomimo zaszczepienia ponad 95% populacji w Europie, osoby niezaszczepione są narażone na zachorowanie, szczepionka nie chroni bowiem przed bezobjawowym nosicielstwem. Osoby będące nosicielami maczugowców błonicy mogą stanowić źródło zakażenia dla osób niezaszczepionych.
http://szczepienie.blogspot.com/p/blonica-diphtheria-dtp-szczepienia.html
http://szczepienia.pzh.gov.pl/main.php?p=3&id=87
http://szczepienia.pzh.gov.pl/main.php?p=1&id=1362
Diphtheria in the Postepidemic Period, Europe, 2000–2009 http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3310452/
Dyskusja - Przypadek błonicy w Belgii - sporo żródeł
https://www.facebook.com/groups/779018065479021/permalink/1005567729490719/
Szczepionka nie sprawi, że problem znika
"W wielu krajach, w tym w Polsce nowe infekcje wywołane przez nietoksykogenne Corynebacterium diphtheriae, postępują. Takie zakażenia często objawiają się bakteriemią i zapaleniem wsierdzia z wysokim odsetkiem śmiertelności, w wysokości nawet do 41%
http://www.ncbi.nlm.nih.gov/pubmed/26519837
W takich przypadkach ani szczepionka (bo to toksoid - anatoksyna), ani trudno dostępna antytoksyna NIE POMOGĄ!
Pomoże tylko antybiotyk, ale żeby go podać lekarz musi prawidłowo zdiagnozować i tu jest największy problem.
http://szczepienia.pzh.gov.pl/main.php?p=1&id=1362
Diphtheria in the Postepidemic Period, Europe, 2000–2009 http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3310452/
Dyskusja - Przypadek błonicy w Belgii - sporo żródeł
https://www.facebook.com/groups/779018065479021/permalink/1005567729490719/
Szczepionka nie sprawi, że problem znika
"W wielu krajach, w tym w Polsce nowe infekcje wywołane przez nietoksykogenne Corynebacterium diphtheriae, postępują. Takie zakażenia często objawiają się bakteriemią i zapaleniem wsierdzia z wysokim odsetkiem śmiertelności, w wysokości nawet do 41%
http://www.ncbi.nlm.nih.gov/pubmed/26519837
W takich przypadkach ani szczepionka (bo to toksoid - anatoksyna), ani trudno dostępna antytoksyna NIE POMOGĄ!
Pomoże tylko antybiotyk, ale żeby go podać lekarz musi prawidłowo zdiagnozować i tu jest największy problem.
Statystyki
Obecnie nie rejestruje się zachorowań na błonicę. W Polsce w 1960 roku wprowadzono obowiązkowe szczepienia przeciw błonicy. W ciągu zaledwie 20 lat błonica została praktycznie wyeliminowana. W latach 1992-1996 odnotowano 25 przypadków błonicy. Były one związane z podróżami za wschodnią granicę Polski, gdzie panowała epidemia tej choroby.http://www.szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=311&to=
Zachorowania jeśli się zdarzały w ostatniej dekadzie to pojedyncze, jednak warto pamiętać o tym, że nadal w środowisku obecna jest bakteria odpowiedzialna za rozwój choroby (a dokładnie 3 różne gatunki Corynebacterium zdolne do wytwarzania toksyny tj. C. diphtheriae , C. ulcerans i C.pseudotuberculosis), więc to, że ilość samych zachorowań od wielu lat jest bliska 0 nie oznacza zerowego ryzyka, ponieważ szczepienia nie eliminują patogenu. Nadal też pozostaje nierozwiązany problem z dostępem do antytoksyny, która jest niezbędna w leczeniu - co też pokazał świeży przypadek z Belgii (oraz przypadek z Hiszpanii sprzed roku)
https://www.facebook.com/groups/779018065479021/permalink/1005567729490719/
Największa epidemia błonicy była w 1954 roku 44tys zachorowań i prawie 2 tys zgonów, jednak mimo braku szczepień liczba zgonów spadała do niecałych 500 w 58 i 59 bo już od 1960 roku wprowadzono obowiązkowe szczepienia przeciw błonicy.
Warto zaznaczyć, że mówa jest o latach 50... Do dzisiaj minęło ponad pół wieku i obecnie są skuteczniejsze metody leczenia błonicy.
http://szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=311&to= https://faktyoszczepieniach.wordpress.com/blonica-w-polsce-dane-epidemiologiczne/ http://imgur.com/a/ZbWAN
Szczepionka przeciwko błonicy nie zwalcza bakterii maczugowca błonicy ostatnio znany przypadek w Hiszpanii śmierci nieszczepionego 6-letniego dziecka z Katalonii dotyczył dziecka zarażonego przez swoich szczepionych kolegów i koleżanki, z których kilkudziesięciu było nosicielami bakterii i zarażały innych. Szczepionka nie eliminuje wiec zagrożenia dla wrażliwych kontaktów takich dzieci aczkolwiek przyczynia się do ograniczenia zachorowań, ale bakteria nadal może krążyć, ponieważ szczepionka nie chroni przed nosicielstwem.
Niestety nie ma alternatywy dla szczepionki. Sprawny układ immunologiczny (wpływ wielu czynników) raczej nie sprawi, że uda się choroby uniknąć, natomiast może sprawić, że choroba przejdzie łagodniej i unikniemy powikłań pochorobowych.
Na uwagę zasługuję fakt, że dziecko było źle leczone, właściwą chorobę rozpoznano zbyt późno, a lekarstwa nie było w kraju, trzeba było sprowadzać z zagranicy na co zmarnowano kolejne dni.
"Próbki do badań pobrano od 57 dzieci, u 8 z nich potwierdzono zakażenie. Tylko dzięki temu, że dzieci te były szczepione, nie rozwinęły się u nich objawy choroby. Aby zapobiec rozwojowi pełnoobjawowej błonicy wdrożono antybiotykoterapię. Wszystkie dzieci zostały poddane domowej kwarantannie, aby nie dopuścić do rozprzestrzenienia zakażenia” – powiedział Ruiz."
Nie miały objawów, ale miały tą bakterię, były jej przewoźnikiem, czyli nosicielami i de facto zagrożeniem dla wszystkich "wrażliwych" kontaktów.
Efekt zombi czyli nosicielami było więcej dzieci ale z uwagi na zaszczepienie tylko zarażały same chorując prawie wcale czy bezobjawowo, to taki efekt szczepień będący zaprzeczeniem odporności grupowej;)
Błonica - antytoksyna i również działa krótko (niektóre publikacje mówią o max 10 latach) i również dotyczy tylko ludzi młodszych niż 44 lata.
https://faktyoszczepieniach.files.wordpress.com/2012/07/blonica_dane_epidem_i_wykres_umieralnosc.png
https://faktyoszczepieniach.wordpress.com/szczepionki-nas-nie-uratowaly-cz-ii-polska/
http://szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=311&to=
https://faktyoszczepieniach.wordpress.com/blonica-w-polsce-dane-epidemiologiczne/
W terapii błonicy oczywiście stosuje się antybiotyki (erytromycyna, penicylina), ale to nie wystarcza, gdyż antybiotyki mają wpływ tylko na same bakterie (to jest argument dla osób, które twierdzą, że nie ma sensu szczepić dzieci przeciwko chorobom bakteryjnym, bo przecież można stosować antybiotykoterapię). Znacznie ważniejsze dla pacjenta jest szybkie zneutralizowanie toksyny. W tym celu stosuje się antytoksynę (immunoglobulinę z surowicy końskiej), trzeba jednak to zrobić możliwie jak najszybciej, gdyż antytoksyna skuteczna jest tylko wówczas, kiedy toksyna nie wniknęła jeszcze do komórek organizmu.
https://sporothrix.wordpress.com/2011/04/27/blony-wszedzie/
Na świecie coraz częściej brakuje najskuteczniejszego leku na błonicę - surowicy zawierającej antytoksynę przeciwko toksynie wytwarzanej przez wywołującą błonicę bakterię Corynebacterium diphtheriae. Jednocześnie w Europie coraz częściej dochodzi do przypadków zachorowań. Firmy biotechnologiczne, które kiedyś zajmowały się produkcją antytoksyny błonicowej, dawno zaniechały produkcji, ze względu na, będący następstwem szczepień, spadek zachorowań na tę chorobę.
http://science.sciencemag.org/content/355/6321/118.full.pdf+html
"Zgodnie z danymi Światowej Organizacji Zdrowia, aby zapewnić odporność populacji na błonicę konieczne jest uzyskanie ochronnego poziomu przeciwciał u co najmniej 90% dzieci i 75% dorosłych. Wśród krajów europejskich, równie niski jak w Polsce poziom przeciwciał przeciwbłoniczych u dzieci był odnotowany jedynie w Czechach "
http://www.pzh.gov.pl/page/fileadmin/user_upload/kariera%20naukowa/kariera_naukowa/Autoreferat_azasada.pdf?hc_location=ufi
Taka sytuacja odnosi się do b. wielu chorób tutaj opisanych.
Jeśli chodzi o doszczepienia, to pojawia się kolejny problem szerzej opisany w poniższym linku (w poddziale "dawki przypominające" jest o tym, że te mogą uczulić...) http://szczepienie.blogspot.com/2015/04/szczepienie-alergie-czyli-czy-o.html
Więcej informacji na temat błonicy w kontekście wypowiedzi Wysockiego szerzej omawiany tutaj: https://www.facebook.com/groups/779018065479021/permalink/830965143617646/
"W tym przypadku nie ma żartów. To igranie z życiem dzieci. Błonica czy krztusiec u noworodka może spowodować nawet zgon. Nie ma więc co ryzykować - mówi doktor Zych."
http://www.gazetakrakowska.pl/artykul/6243596,bochnia-to-igranie-z-zyciem-dzieci-ktore-moze-doprowadzic-do-ich-smierci,id,t.html
Czyli patrzymy na kalendarz szczepień: szczepienia przeciwko błonicy i krztuścowi są w 7-8 tygodniu życia. Patrzymy na definicję "noworodka": jest to dziecko od urodzenia do ukończenia 4 tygodni (28 dni).
Rzeczywiście noworodki są grupą ryzyka, dla nich błonica czy krztusiec to ciężkie choroby, w przeszłości często wiązały się ze zgonem. Jednak dziecko w 7-8 tygodniu nie jest już noworodkiem.
Jestem życzliwym człowiekiem więc zakładam, że pewnie autorowi tych słów chodziło o to, że jeśli rodzeństwo się zaszczepi (dlaczego tylko rodzeństwo?) to ochronią noworodka.
Problem w tym, że bywa dokładnie odwrotnie - mogą narazić zamiast ochronić. Strategia kokonu polega na tym, że szczepią się wszyscy oprócz noworodka w ten sposób chroniąc noworodka gdyż zaszczepieni nie mogą zachorować.
Dlaczego narażają? Powodów jest kilka np.
Podsumowując: Czyżby dr Andrzej Zych, pediatra z bocheńskiego szpitala powiatowego nie bardzo wiedział co mówi?
Źródła:
http://szczepienie.blogspot.com/2015/08/kalendarze-szczepien-archiwalne-lata-60.html - kalendarz szczepień
z https://www.facebook.com/groups/779018065479021/permalink/889802691067224/
Historia - ciekawostki
Sytuacja w Polsce
"Po wprowadzeniu pierwszych szczepień należało rozpocząć badania nad oceną odporności dzieci na błonicę. Badano po kilkaset dzieci dziennie,
[..] Profesor Jan Kostrzewski, twórca polskiej szkoły epidemiologii, zaprosił naszych kolegów z terenu, żeby ustalić, dlaczego na niektórych terenach działania związane ze szczepieniami nie były wystarczająco skuteczne – wspomina prof. Danuta Naruszewicz-Lesiuk. – W pewnym momencie powiedział wprost: macie na sumieniu każde dziecko, które umrze z powodu błonicy. To były mocne słowa, skierowane do naszych kolegów z pracy. Słuchacze różnie odnosili się do tak emocjonalnej wypowiedzi, ale może właśnie dzięki temu szczepienia w terenie ruszyły pełną parą"
I jakie były efekty tej akcji szczepień?
"profesor Gałązka w ramach badań naukowych rozpoczęto akcję pobierania krwi do analizy wytypowanych grup mieszkańców. Próbki przywożono do PZH, gdzie prowadzone były testy. I nagle absolutne zaskoczenie: okazało się, że jeżeliby ktoś w te okolice przyjechał z błonicą, epidemia byłaby gwarantowana! Odporność dzieci powyżej 9. roku życia spadała drastycznie, a odporności populacyjnej nie było w ogóle. Widząc takie wyniki, profesor Gałązka porozumiał się z Głównym Inspektorem Sanitarnym, którego oficjalnie zawiadomił o możliwości wystąpienia epidemii."
Jak obecnie wygląda sytuacja z błonicą?
Według danych Państwowego Zakładu Higieny, u ok. "40% przebadanych osób stężenie przeciwciał przeciwko błonicy było poniżej wartości ochronnej".
W Polsce istnieje ryzyko pojawienia się ognisk epidemicznych błonicy, do tego mamy problem z jedynym lekarstwem w razie pojawienia się przypadków błonicy bo nie mamy odpowiednich zapasów antytoksyny błoniczej (DAT), którą stosuje się w leczeniu błonicy wraz z antybiotykoterapią. Produkcji preparatu zaprzestano z uwagi na niemal całkowitą redukcję zachorowań na błonicę w UE dzięki wprowadzeniu wieloletnich, powszechnych programów szczepień
Źródła cytatów:
http://szczepienie.blogspot.com/p/blonica-diphtheria-dtp-szczepienia.html
https://www.crazynauka.pl/jak-zwalczono-choroby-zakazne-w-prl-i-dlaczego-wkrotce-nie-damy-sobie-z-nimi-rady/
https://www.facebook.com/marcin.andryszczak.92/posts/2267434996838008
W 1925 roku na Alasce podczas arktycznej zimy potrafili szybko trafnie zdiagnozować i sprowadzić lekarstwo oddalone tysiące kilometrów i tym samym uratować dzieci.
W 2015 roku w bogatej Europie zachodniej (Hiszpania) w lecie to było zbyt trudne zadanie, 6 letni chłopiec zmarł bo nie udało się na czas sprowadzić lekarstwa dlaczego?
Lekarstwa nie mieli, szukali po całym świecie, w końcu sprowadzili z Rosji ale było już za późno. Chłopiec był leczony w szpitalu, ale był źle leczony i minęło wiele dni nim prawidłowo go zdiagnozowali.
https://www.techtimes.com/articles/64312/20150628/unvaccinated-6-year-old-boy-in-spain-dies-from-diptheria.htm
http://szczepienie.blogspot.com/p/blonica-diphtheria-dtp-szczepienia.html
" Białorusi, i na Ukrainie (prawie 40 000 zachorowań w Rosji w 1994 roku), a pojedyncze przypadki zachorowań zostały zawleczone do Polski i do innych krajów europejskich. W epidemii tej bardzo często chorowały osoby dorosłe i błonica nie może być obecnie uważana tylko za chorobę wieku dziecięcego. Śmiertelność w tej chorobie jest nadal wysoka mimo leczenia- umiera 1 na 10 lub 1 na 20 chorych. "
Przebieg błonicy może być bardzo różny: od postaci lekkich (często nie rozpoznawanych a stąd nie leczonych) do bardzo ciężkich, toksycznych postaci. Początkowe objawy obejmują umiarkowaną gorączkę, złe samopoczucie i umiarkowany ból gardła . W gardle na jednym lub na obu migdałkach pojawiają się naloty, od drobnych szarych błon (stąd nazwa choroby) do masywnych grubych kożuchów oblepiających migdałki. Zarazki błonicy w gardle produkują silną toksynę , która drogą krwionośną dostaje się do serca lub układu nerwowego powodując poważne komplikacje choroby; zapalenie mięśnia sercowego lub porażenie różnych nerwów.
http://www.psseswidnica.pl/szczepienia/blonica.php
Chory na błonicę może umrzeć w wyniku niewydolności oddechowej lub zatrzymania krążenia. Zgon następuje w 1 na 10 przypadków zachorowań na błonicę.
Powikłania, związane z działaniem toksyny błoniczej, obejmują:
• zaburzenie pracy serca, wynikające z uszkodzeń włókien mięśniowych
i zapalenia mięśnia sercowego,
• uszkodzenie nerwów (najczęściej w obszarach przylegających do zmian martwiczych),
występujące pod postacią porażenia podniebienia i mięśni poruszających okiem,
(np. nagle pojawiający się zez, czy też zaburzenie ostrości pola widzenia).
Leczenie swoiste polega na jak najszybszym podaniu antytoksyny błoniczej, która zneutralizuje toksynę w organizmie, zanim wniknie ona do tkanek mięśnia sercowego i układu oddechowego.
W przypadku trudności w oddychaniu należy zapewnić drożność dróg oddechowych poprzez wprowadzenie specjalnej rurki do krtani (intubacji) lub operacyjne wykonanie otworu w krtani (tracheostomia).
http://szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=310&to=choroba
Kilka obszernych cytatów z art http://wyborcza.pl/alehistoria/1,142290,17187002,Blonica__Aniol_dusiciel.html
"Błonica. Anioł dusiciel
Józef Krzyk 29.12.2014 
http://www.corbisimages.com/stock-photo/rights-managed/BE061571/emil-von-behring-in-lab-wassistant
Emil Behring (1854-1917, z prawej) z asystentem w swoim laboratorium. Wspominał, że nad błonicą pracował przez wiele nocy, cierpiąc z powodu strasznego bólu nerwów. Badał aż do wyczerpania fizycznego. Na cmentarzu w Ławicach koło Iławy są groby jego rodziców, a na ścianie domu, w którym się urodził, płyta pamiątkowa. Imię uczonego nosi miejscowa szkoła podstawowa.
Emil Behring (1854-1917, z prawej) z asystentem w swoim laboratorium. Wspominał, że nad błonicą pracował przez wiele nocy, cierpiąc z powodu strasznego bólu nerwów. Badał aż do wyczerpania fizycznego. Na cmentarzu w Ławicach koło Iławy są groby jego rodziców, a na ścianie domu, w... (BETTMANN/CORBIS)
Jedna z pierwszych butelek z antytoksyną błoniczą wyprodukowaną przez United States Hygienic Laboratory - miniatura
Na ilustracji Pierre Émile Roux (1853-1933) robi zastrzyk w brzuch choremu na błonicę. W 1878 r. zaczynał jako uczeń, a następnie współpracownik Ludwika Pasteura. Zajmował się badaniami nad wąglikiem, cholerą kur i wścieklizną, w latach 1888-90 wraz z Alexandre'em Yersinem wyodrębnił toksynę błoniczą, a następnie pracował nad antytoksyną. Uwierzono w jej skuteczność, gdy liczba zgonów na błonicę w paryskim szpitalu, gdzie działał Roux, spadła o połowę - miniatura
Zobacz zdjęcia (3)
Pod koniec XIX w. błonica była najczęstszą przyczyną zgonów wśród dzieci, a w samych tylko Niemczech zabrała kilkaset tysięcy najmłodszych. Naukowiec, który znalazł na nią lekarstwo, został pierwszym laureatem Nagrody Nobla z medycyny. A pies, który dobiegł z tym lekarstwem do ogarniętej epidemią osady na Alasce, ma pomnik w nowojorskim Central Parku.
Artykuł otwarty w ramach bezpłatnego limitu prenumeraty cyfrowej
Znano ją w starożytnej Grecji, opis tej choroby pojawia się w pismach Hipokratesa, w Talmudzie kryje się prawdopodobnie pod nazwą askara i określona jest jako najgorszy z 903 rodzajów śmierci. Zaobserwowano, że dopada głównie dzieci. Zaczyna się od niewinnej chrypki i bólu gardła, a kończy powolną śmiercią w męczarniach przez uduszenie.
Garrotillo znaczy dusiciel
Nazwa choroby pochodzi od jej objawów. W Hiszpanii, gdzie m.in. z powodu błonicy aż do końca XIX stulecia przed osiągnięciem dorosłości umierało od 25 do 50 proc. populacji, przezwano ją garrotillo, czyli dusicielem. Niemcy mówili na nią anioł śmierci dzieci (Würgeengel der Kinder). Z kolei w XVIII-wiecznej Anglii nazywano ją morbus strangulatorius , czyli dławica, a dosłownie: dusząca choroba, i traktowano z nabożnym respektem.
Nazwy dyfteryt, po polsku błonica, po raz pierwszy użył w 1821 r. Pierre Bretonneau (1778-1862), dyrektor szpitala w Tours, ponieważ z błonami skojarzyły mu się szare narośle w gardłach chorych dzieci. Swoich małych pacjentów próbował ratować przed uduszeniem, rozcinając tchawicę, by powietrze dopływało do płuc z pominięciem nosa, gardła i krtani. Nawet dzisiaj taki zabieg (tracheotomia) nie należy do prostych, a w czasach, gdy chirurdzy nie dysponowali ani precyzyjnymi narzędziami, ani wiedzą o wynikających z zakażeń powikłaniach, był bardzo ryzykowny. Bretonneau podejrzewał, że za powstanie dyfterytu odpowiadają jakieś drobnoustroje, ale musiało minąć jeszcze kilkadziesiąt lat, żeby z pomocą mikroskopu udało się je odkryć.
Historia choroby: Porfiria. Skąd się biorą wampiry?
Od chrypki do śpiączki
Dokonali tego w 1884 r. dwaj naukowcy z Berlina: bakteriolog Fryderyk Loeffler (1852-1915) i patolog Edwin Klebs. Odkryta przez nich bakteria nosi ich nazwiska, oni sami nazwali ją maczugowcem błonicy (Corynebacterium diphtheriae).
Choroba przenosi się drogą kropelkową, a pierwsze objawy pojawiają się przeważnie w dobę po zakażeniu. W najłagodniejszej formie, gdy zaatakuje gardło, przypomina anginę z niewielką gorączką, która po trzech-czterech dniach rośnie, a w gardle pojawiają się grube, szarawe błony. Następuje obrzęk węzłów chłonnych (tzw. szyja Nerona), tętno przyspiesza, a z ust dochodzi przykry, mdły zapach (stąd właśnie dyfteryt nazywano też anginą zgniłą lub cuchnącą). O tym, że nie mają do czynienia z pospolitym przeziębieniem lub grypą, opiekunowie chorego dziecka zaczynają zdawać sobie sprawę dopiero wtedy, gdy choroba atakuje krtań. Nienaturalna chrypka, bezgłos i szczekający kaszel oraz coraz większe trudności z oddychaniem i połykaniem postępują, w miarę jak rozrastające się błony zwężają krtań. Dochodzi do porażenia nerwów (obwodowych i czaszkowych), uszkodzenia wątroby i nerek, a temperatura ciała może osiągnąć nawet 40 st. C. W tej sytuacji śpiączka, na którą w ostatnim stadium błonicy zapadają niektórzy z chorych, jest wybawieniem od śmierci przez uduszenie.
Nawet u ludzi, których organizm zwalczył chorobę, pozostawiała ona ślady do końca życia w postaci uszkodzonego układu nerwowego i serca.
Historia choroby: Gruźlica. Pokonać prątki
Dyfteryt europejski i kolonialny
Dyfteryt najbardziej dał się we znaki Europejczykom, ale występował też w skolonizowanych przez nich krajach. W Nowej Anglii (północno-wschodniej części USA) w latach 1735 i 1740 zabił prawdopodobnie aż 80 proc. dzieci poniżej 10. roku życia, przypuszczalnie był przyczyną śmierci Jerzego Waszyngtona, zaś wiek później ukochanej córki innego amerykańskiego prezydenta Grovera Clevelanda. W latach 50. XIX w. dotknął mieszkańców Kalifornii, a między 1911 a 1915 rokiem - Australii, gdzie na dyfteryt zmarło 3677 osób, prawie wyłącznie dzieci.
Bezpieczne nie były nawet rody królewskie - w 1878 r. w Darmstadt na dyfteryt umarła Alicja Koburg, wielka księżna Hesji i córka brytyjskiej królowej Wiktorii. Zaraziła się od swoich najmłodszych córek Alicji i Marii. Starszą z nich, Alicję, lekarze odratowali, ale los i tak jej nie oszczędził: została żoną Mikołaja II i wraz z nim i dziećmi zginęła w 1918 r. zamordowana przez bolszewików.
Między 1880 a 1888 r. epidemia błonicy w Hiszpanii zabiła 77,5 tys. dzieci, najwięcej na biednej prowincji, ale co najmniej 1,4 tys. w rekordowym 1887 r. również w stosunkowo dostatnim Madrycie. Analizując lekarskie dokumenty z tamtego czasu, naukowcy doszli niedawno do wniosku, że rzeczywista liczba zarażonych i zmarłych w Madrycie była jednak dziesięć razy wyższa, niż przyznawali urzędnicy. Błąd w dotychczasowych szacunkach wziął się stąd, że ktoś - najwyraźniej dla zapobieżenia panice - usunął ze sprawozdań jedno zero.
Zaraz po stolicy Hiszpanii wśród miast najbardziej narażonych na błonicę były w tym czasie Berlin, Warszawa, Petersburg i Marsylia. Z kolei do Wiednia fala błonicy dotarła w 1892 r. i w ciągu trzech lat uśmierciła co najmniej 4-5 tys. osób.
Pewien lekarz scharakteryzował ją wtedy tak: Dobrze się czuje we wszystkich porach roku i we wszystkich warunkach klimatycznych. W miejscach wilgotnych, czyli tych, które są położone w dolinie i usłanych bagnami, panuje przez cały rok, a w górzystych i suchych występuje tylko w określonych porach .
Inny lekarz opisał ją poetycko jako okrutnego, nikczemnego mordercę dzieci i dorosłych, niezniszczalnego dla każdej znanej ludzkości broni, jednakowo łatwo przenikającego przez ściany bogatego pałacu i skromnej chaty .
W Hiszpanii próbowano ją leczyć, podając cierpiącym wino, a także wodorowęglan sodu (sodę oczyszczoną), chloran potasu (sól potasową), a nawet stężony kwas solny. W najlepszym wypadku przynosiło to tylko chwilową ulgę. Skuteczną metodę udało się ustalić dopiero naukowcom we Francji i Niemczech.
Historia choroby: Szpetna twarz ospy
Jak zabić toksyny?
Największe zasługi w opanowaniu plagi miał pochodzący z Prus Wschodnich Emil Behring, choć niewiele brakowało, a zamiast leczyć, zostałby kaznodzieją - jego ojca, skromnego nauczyciela we wsi Ławice pod Iławą (wtedy Hansdorf) nie stać było na opłacenie kosztownej edukacji syna, więc zamierzał posłać go na teologię do Królewca. Po maturze w Hohenstein (Olsztynku) młody Behring wystarał się jednak o stypendium wojskowe na studia medyczne w Berlinie. Odpracował je, służąc przez kilka lat w różnych garnizonach, ale gdy tylko mógł, poszedł do cywila. W 1890 r. został asystentem w Instytucie Chorób Zakaźnych Roberta Kocha, jednak w odróżnieniu od szefa mniej pasjonowało go szukanie sposobu na zwalczenie gruźlicy, a bardziej badania nad błonicą i tężcem.
Przydała mu się wiedza zdobyta kilka lat wcześniej przez Loefflera i Klebsa, którzy jako pierwsi wyizolowali (dzięki pobranym z gardeł pacjentów wymazom) bakterie błonicy. Co więcej, po doświadczeniach przeprowadzonych na zwierzętach doszli do wniosku, że same bakterie nie zabijają. Groźne są dopiero toksyny (diphtherium), kwaśna trucizna, którą bakterie wydalają jako produkt odpadowy z metabolizmu cukru.
W latach 1887-89 do podobnych wniosków doszli we Francji podopieczni Ludwika Pasteura: bakteriolodzy Pierre Émile Roux (1853-1933) i Alexandre Yersin (1863-1943). Na gęstej pożywce bulionowej zdołali wyhodować bakterie błonicy. Następnie przepuścili pożywkę za pomocą sprężonego powietrza przez specjalnie zaprojektowany dla nich matowy porcelanowy filtr i w ten sposób oddzielili bakterie od zawierającej toksyny cieczy. Okazało się, że zabójcze właściwości ma tylko ta ciecz, a substancja z bakteriami jest niegroźna. Od tej chwili było wiadomo, że sposobem na błonicę nie jest zabijanie bakterii, ale neutralizacja kwasów lub wydzieliny z bakterii. Problemem było znalezienie sposobu na to, jak to zrobić.
Zbawca czy szarlatan?
Nad tym właśnie problemem w berlińskim instytucie Roberta Kocha doktor Behring pracował wspólnie z Japończykiem Shibasaburo Kitasato. Prowadząc studia nad dezynfekcją, uznali, że krew konia uodpornionego przeciw błonicy i tężcowi może być wykorzystana do uodpornienia innych koni. Wyniki badań opublikowali w grudniu 1890 r.
Kilka następnych miesięcy Behring wspólnie z doktorem Erichem Wernickem przeprowadzili eksperyment na owcach i otrzymali wysoko skondensowaną surowicę z przeciwciałami błonicy. Choć nie mieli pewności, czy jest bezpieczna dla ludzi, to 20 grudnia 1891 r. Behring zdecydował się ją podać małemu chłopcu, który w stanie beznadziejnym został przywieziony do kliniki dziecięcej Charité w Berlinie. Po kilku dniach, w Boże Narodzenie, był już pewny pozytywnego efektu, więc wiadomość o medycznym eksperymencie upublicznił.
Zrobił piorunujące wrażenie, bo w Niemczech właśnie dogasała kilkunastoletnia epidemia, która w ciągu roku zabijała średnio 70 tys. ludzi, z czego 98 proc. ofiar to były dzieci. Gazety okrzyknęły Behringa ich zbawcą, choć spora część kolegów po fachu miała go w najlepszym razie za szarlatana. W ciągu następnych kilku lat powikłania po podaniu preparatu, a także śmierć niektórych małych pacjentów uważano za dowód, że Behring nie pomaga, ale szkodzi.
Dodatkowo pracę naukowca komplikował jego trudny charakter. Skłócił się ze współpracownikami i samym Robertem Kochem, a poszło nie tylko o sprawy merytoryczne, ale też wynikające z próżności samochwalstwo i niechęć do dzielenia się sukcesem. Z powodu apodyktyczności Behringa niektórzy zarzucali mu, że zachowuje się tak, jakby wciąż był w wojsku. Odpowiadał na to, że należy zmierzać prosto do celu, ale w końcu zraził do siebie tak wielu ludzi, że zaczęło mu brakować pieniędzy nawet na paszę dla zwierząt wykorzystywanych w eksperymentach. Ratunkiem okazało się małżeństwo z córką dyrektora administracyjnego kliniki Charité. Od tej pory miał wystarczający kapitał, by pójść własną drogą.
Stale udoskonalaną (wspólnie z Paulem Ehrlichem, późniejszym odkrywcą Salwarsanu 606 - pierwszego skutecznego leku przeciw kile) surowicę produkował w zakładach w Marburgu, których był głównym udziałowcem. W 1901 r. ukoronowaniem jego pozycji towarzyskiej stał się nadany mu przez cesarza Wilhelma II tytuł szlachecki, a świadectwem pozycji zawodowej i naukowej stała się przyznana w tym samym roku Nagroda Nobla z medycyny. Związana z tym gratyfikacja - po przeliczeniu prawie 170 tys. marek - stanowiła prawdziwą fortunę, ale Behringowi nie było dane długo się nią cieszyć. Przeciążony pracą, doprowadził się do załamania psychicznego, a zmarł - jakby na ironię, jeśli wziąć pod uwagę jego specjalizację - na zapalenie płuc. Dwa lata przed śmiercią, w 1915 r., spotkał go ostatni honor - otrzymał Krzyż Żelazny za szczepionkę przeciwtężcową, która - jak się okazało - ratowała życie rannym. Prasa do tytułu "zbawcy dzieci" dołączyła jeszcze jeden: "zbawcy żołnierzy".
Historia choroby: Skrofuloza. Choroba, którą leczą władcy
Bieg po życie
Pomimo odkryć niemieckich i francuskich naukowców walka z błonicą nie została zakończona. W pierwszych dziesięcioleciach XX w. nawet w USA rok w rok na tę chorobę zapadało około 200 tys. osób, z których kilkanaście tysięcy umierało. Stopniowa poprawa nastąpiła w dwudziestoleciu międzywojennym, gdy w różnych krajach wprowadzono obowiązkowe i bezpłatne szczepienia dzieci przy użyciu antytoksyny stworzonej przez Behringa i innych naukowców. W Egipcie i Rumunii szczepienia te obowiązywały od 1935, w Polsce od 1936, na Węgrzech od 1937, we Francji od 1938, a we Włoszech i Niemczech od 1939 r.
W USA do zaszczepienia dzieci postanowiono namówić rodziców za pomocą kampanii reklamowej, a najlepszą promocją okazała się epidemia błonicy w miasteczku Nome na Alasce w ostatnich dniach stycznia 1925 r. Curtis Welch, jedyny lekarz w tej liczącej 1,4 tys. mieszkańców osadzie nad Morzem Beringa, zorientował się, że przyprowadzony do niego przez matkę trzyletni Bill zapadł na błonicę. Podobne objawy rozpoznał jeszcze u 20 innych osób, a podejrzewał u kilkudziesięciu kolejnych. Problem polegał na tym, że przy tej liczbie chorych zgromadzony w jego szpitalnej aptece zapas antytoksyn mógł wystarczyć najwyżej na kilka dni, a nowego nie było skąd wziąć. Nome od listopada do czerwca było w tamtych czasach odcięte od świata - morze skute lodem, dróg brak, a jedynych kilka samolotów na Alasce nadawało się do wykorzystania tylko latem, bo przez resztę roku w odkrytym kokpicie pilot natychmiast po starcie by zamarzł.
Pomoc mogły dostarczyć tylko psie zaprzęgi z odległej o 1085 km Nenany, miasta w środku Alaski. Zazwyczaj pokonanie tej trasy zabierało im 25 dni, rekord wynosił dziewięć. W tym czasie - obliczał Welch - zarazić się może nie tylko całe Nome, ale też okolica, bo ogarnięci paniką mieszkańcy miasteczka, uciekając, zawloką tam śmiercionośne toksyny. Dlatego liczyła się każda godzina.
Dla jednego zaprzęgu szybkie pokonanie ponadtysiąckilometrowego dystansu rzeczywiście było mission impossible, więc zaplanowano, że zrobią to sztafety. Do akcji zaangażowano 20 maszerów i 150 psów. W śnieżnej burzy zaprzęgi czasami gubiły drogę, sztafety się rozmijały, a część psów padła z wychłodzenia, jednak udało się dokonać rzeczy, jak się zdawało, niemożliwej. 2 lutego 1925 r., w pięć dni, siedem godzin i 30 minut od startu transport z antytoksyną dotarł do Nome. Wprawdzie po drodze zamarzła (nad ranem temperatura spadała do 52 st. Celsjusza poniżej zera, a lodowaty wiatr powodował, że ta odczuwalna była jeszcze o kilkanaście stopni niższa), ale nie rozsadziła ampułek. Dla sześciu zarażonych było już za późno (Welch domyślał się, że zmarło też kilku Indian, których bliscy nie chcieli wydać ciał), jednak Nome ocalało.
Całe Stany pasjonowały się tym wyścigiem i śledziły go dzięki depeszom wysyłanym z odciętego miasta. Wciąż przywoływany przez dziennikarzy do radia Welch irytował się, że nie jest rzecznikiem prasowym, ale lekarzem. Gunnar Kaasen, maszer, który dobiegł z serum do Nome, został bohaterem narodowym, a zaraz potem wybuchło takie samo piekiełko jak w 1891 r. w Niemczech po odkryciach Behringa. Tym razem zaczęło się licytowanie na zasługi i wkład wniesiony w powodzenie sztafety. Leonhard Seppala, imigrant z Norwegii, wściekał się, że pomija się go w wywiadach prasowych, choć ze swoim Togo przebiegł aż 420 km.
Na ustach wszystkich był za to Balto, husky syberyjski, przewodnik zaprzęgu Kaasena. Kilka miesięcy po szaleńczej wyprawie okazało się, że razem z innymi psami został sprzedany do wędrownego cyrku i jest głodzony. Na szczęście nie pozwolono mu tam skonać, a w grudniu 1925 r. wdzięczni Amerykanie ufundowali mu pomnik w nowojorskim Central Parku.
Jeszcze nie padło ostatnie słowo
Błonica dzięki zarządzonej natychmiast po alarmie doktora Welcha kwarantannie nie wydostała się z Nome, ale dawała o sobie jeszcze znać w następnych latach. Najmocniej podczas II wojny - z miliona ludzi, którzy wtedy zachorowali, zmarło 50 tys. Nie udało się też zlikwidować błonicy dzięki programowi powszechnych szczepień Światowej Organizacji Zdrowia. Co jakiś czas sygnały o nowych przypadkach tej choroby dochodzą głównie z regionów uboższych, m.in. z Indii, Filipin, Haiti, Indonezji, Afganistanu i niektórych krajów afrykańskich. Na masową skalę błonica wróciła na terenie dawnego ZSRR w latach 90., a w samej tylko Rosji było co roku ok. 40 tys. nowych chorych.
To z Rosji i innych krajów dawnego ZSRR do Polski została zawleczona większość z dziesięciu przypadków błonicy odnotowanych w ostatnich latach. Jednak dzięki programowi powszechnych szczepień uniknięto epidemii.
Jako pierwszy na masową skalę w Polsce szczepienia przeciwko dyfterytowi wprowadził prof. Ludwik Hirszfeld, w latach 1924-39 szef Państwowego Zakładu Higieny. Dzięki jego staraniom w tym czasie zaszczepiono w sumie 1,8 mln dzieci, a Łódź, która w 1930 r. była wraz z Dublinem najbardziej zagrożonym miastem na świecie, stała się wolna od dyfterytu. W trakcie II wojny i krótko po niej liczba chorych na dyfteryt w Polsce znów wzrosła, a szczyt zachorowań miał miejsce w latach 1951-54, gdy rok w rok rejestrowano po 40 tys. przypadków. Wprowadzone w 1954 r. masowe szczepienia dzieci nowymi rodzajami szczepionek sprawiły, że po 10-20 latach liczba zachorowań spadła do około dziesięciu rocznie."
z
http://wyborcza.pl/alehistoria/1,142290,17187002,Blonica__Aniol_dusiciel.html
Niestety nie ma alternatywy dla szczepionki. Sprawny układ immunologiczny (wpływ wielu czynników) raczej nie sprawi, że uda się choroby uniknąć, natomiast może sprawić, że choroba przejdzie łagodniej i unikniemy powikłań pochorobowych.
Na uwagę zasługuję fakt, że dziecko było źle leczone, właściwą chorobę rozpoznano zbyt późno, a lekarstwa nie było w kraju, trzeba było sprowadzać z zagranicy na co zmarnowano kolejne dni.
Nie miały objawów, ale miały tą bakterię, były jej przewoźnikiem, czyli nosicielami i de facto zagrożeniem dla wszystkich "wrażliwych" kontaktów.
Efekt zombi czyli nosicielami było więcej dzieci ale z uwagi na zaszczepienie tylko zarażały same chorując prawie wcale czy bezobjawowo, to taki efekt szczepień będący zaprzeczeniem odporności grupowej;)
https://www.thespainreport.com/articles/77-150627231118-six-year-old-boy-with-diphtheria-in-catalonia-dies
https://www.facebook.com/groups/779018065479021/permalink/854347101279450/?hc_location=ufi
https://www.facebook.com/groups/779018065479021/permalink/863366177044209/?comment_tracking=%7B%22tn%22%3A%22O%22%7D
Przypadek błonicy w Belgii
https://www.facebook.com/groups/779018065479021/permalink/854347101279450/?hc_location=ufi
https://www.facebook.com/groups/779018065479021/permalink/863366177044209/?comment_tracking=%7B%22tn%22%3A%22O%22%7D
Przypadek błonicy w Belgii
"17 marca władze belgijskie doniosły o przypadku błonicy dróg oddechowych (postać toksyczna). Zachorowanie potwierdzono 15 marca w Antwerpii u 3-letniej nieszczepionej dziewczynki pochodzenia czeczeńskiego (dziecko urodzone w Belgii).
Pierwsze objawy wystąpiły 6 marca. 10 marca dziecko przeniesiono z miejscowego szpitala do Szpitala Uniwersyteckiego w Antwerpii i przyjęto na oddział intensywnej terapii z ciężkim zapaleniem migdałków i gardła. W diagnostyce różnicowej uwzględniono błonicę i tego samego dnia rozpoczęto poszukiwania antytoksyny błoniczej (DAT). Ze względu na brak DAT w Belgii, poszukiwania rozszerzono na inne kraje, jednak chwilowa poprawa stanu pacjentki sprawiła, że procedury nie były dodatkowo przyspieszane. Na tym etapie nie potwierdzono jeszcze diagnozy mikrobiologicznej. 11 marca dziewczynkę przeniesiono do izolatki; gdy wystąpił blok AV (przedsionkowo-komorowy) oraz zapalenie mięśnia sercowego, zastosowano zewnętrzny stymulator serca.
15 marca Krajowy Ośrodek Referencyjny ds błonicy w Belgii oficjalnie potwierdził, że przyczyną zachorowania było zakażenie toksynotwórczym szczepem Corynebacterium diphtheriae; zostało to następnie potwierdzone przez WHO Global Collaborating Centre for Reference and Research on Diphtheria w Wielkiej Brytanii. W związku z tym, że Belgia nie dysponuje zapasami DAT, Europejskie Centrum ds. Zapobiegania i Kontroli Chorób (ECDC) włączyło się w pomoc w pozyskaniu antytoksyny. 16 marca preparat dostarczył Narodowy Instytut Zdrowia Publicznego i Środowiska (RIVM) w Holandii. 17 marca dziecko zmarło, mimo podania DAT (DAT należy podać max. do 48h od momentu wystąpienia pierwszych objawów toksemii).
U członków rodziny dziewczynki, a także u personelu wdrożono profilaktyczną antybiotykoterapię oraz pobrano wymazy do badań w kierunku obecności bakterii. U dzieci przebywających w otoczeniu dziewczynki (grupy przedszkolne) sprawdzono status zaszczepienia (wszystkie dzieci było szczepione zgodnie z kalendarzem szczepień, jedno dziecko powinno otrzymać dodatkowe szczepienie).
U rodziców i trójki rodzeństwa nie wykryto szczepów C. diphtheriae. Wstępne wyniki badań przesiewowych u personelu medycznego (15 osób) oraz dzieci uczęszczających do przedszkola (26 osób) wykazały negatywne wyniki w kierunku błonicy.
We Flandrii szczepienie przeciwko błonicy zalecane jest w 8, 12 i 16 tygodniu życia, a dawki przypominające w 15 miesiącu oraz w wieku 6 i 14 lat. Badania przeprowadzone w Flandrii w 2012 r. wykazały, że stan zaszczepienia dla błonicy wynosi 98,7% (3 dawki) oraz 93,0% (4 dawki). W przypadku Belgii w okresie 2012-2015 szczepienie DTP otrzymało 98,8% (3 dawki) and 92,7% (4 dawki)."
A fatal case of diphtheria in Belgium, ECDC, 24 march 2016.
https://www.facebook.com/groups/779018065479021/permalink/1005567729490719/?__mref=message_bubble
http://ecdc.europa.eu/en/publications/Publications/RRA-Diphtheria-Belgium.pdf
http://szczepienia.pzh.gov.pl/main.php?p=1&id=1399
W Brazylii mieli 27 przypadki błonicy, ale uwaga ! 16 z nich było częściowo szczepionych i 10 kompletnie zaszczepionych dzieci. Trzy przypadki śmiertelne, w tym dwoje dzieci kompletnie zaszczepionych."http://www.ncbi.nlm.nih.gov/pubmed/25703400
Immunity in high incidence districts is likely because of natural immunity acquired through exposure to toxigenic C. diphtheriae.http://www.ncbi.nlm.nih.gov/pubmed/26226444
Pierwszy przypadek posocznicy z powodu nietoksykogennej infekcji Corynebacterium diphtheriae w Polsce był w roku 2005 . Szczepionka w takiej sytuacji jest bezużyteczna http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1156865/
Błonica - antytoksyna i również działa krótko (niektóre publikacje mówią o max 10 latach) i również dotyczy tylko ludzi młodszych niż 44 lata.
https://faktyoszczepieniach.files.wordpress.com/2012/07/blonica_dane_epidem_i_wykres_umieralnosc.png
https://faktyoszczepieniach.wordpress.com/szczepionki-nas-nie-uratowaly-cz-ii-polska/
http://szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=311&to=
https://faktyoszczepieniach.wordpress.com/blonica-w-polsce-dane-epidemiologiczne/
W terapii błonicy oczywiście stosuje się antybiotyki (erytromycyna, penicylina), ale to nie wystarcza, gdyż antybiotyki mają wpływ tylko na same bakterie (to jest argument dla osób, które twierdzą, że nie ma sensu szczepić dzieci przeciwko chorobom bakteryjnym, bo przecież można stosować antybiotykoterapię). Znacznie ważniejsze dla pacjenta jest szybkie zneutralizowanie toksyny. W tym celu stosuje się antytoksynę (immunoglobulinę z surowicy końskiej), trzeba jednak to zrobić możliwie jak najszybciej, gdyż antytoksyna skuteczna jest tylko wówczas, kiedy toksyna nie wniknęła jeszcze do komórek organizmu.
https://sporothrix.wordpress.com/2011/04/27/blony-wszedzie/
Na świecie coraz częściej brakuje najskuteczniejszego leku na błonicę - surowicy zawierającej antytoksynę przeciwko toksynie wytwarzanej przez wywołującą błonicę bakterię Corynebacterium diphtheriae. Jednocześnie w Europie coraz częściej dochodzi do przypadków zachorowań. Firmy biotechnologiczne, które kiedyś zajmowały się produkcją antytoksyny błonicowej, dawno zaniechały produkcji, ze względu na, będący następstwem szczepień, spadek zachorowań na tę chorobę.
http://science.sciencemag.org/content/355/6321/118.full.pdf+html
"Zgodnie z danymi Światowej Organizacji Zdrowia, aby zapewnić odporność populacji na błonicę konieczne jest uzyskanie ochronnego poziomu przeciwciał u co najmniej 90% dzieci i 75% dorosłych. Wśród krajów europejskich, równie niski jak w Polsce poziom przeciwciał przeciwbłoniczych u dzieci był odnotowany jedynie w Czechach "
http://www.pzh.gov.pl/page/fileadmin/user_upload/kariera%20naukowa/kariera_naukowa/Autoreferat_azasada.pdf?hc_location=ufi
Taka sytuacja odnosi się do b. wielu chorób tutaj opisanych.
Jeśli chodzi o doszczepienia, to pojawia się kolejny problem szerzej opisany w poniższym linku (w poddziale "dawki przypominające" jest o tym, że te mogą uczulić...) http://szczepienie.blogspot.com/2015/04/szczepienie-alergie-czyli-czy-o.html
Więcej informacji na temat błonicy w kontekście wypowiedzi Wysockiego szerzej omawiany tutaj: https://www.facebook.com/groups/779018065479021/permalink/830965143617646/
Bezpieczeństwo dotyczące błonicy, jakie osiągnięto w Polsce w latach osiemdziesiątych w wyniku skutecznie prowadzonych szczepień ochronnych okazało się pozorne. Masowe szczepienia toksoidem błoniczym dzieci i młodzieży doprowadziły praktycznie do likwidacji błonicy, ale również spowodowały istotne zmiany w profilu uodpornienia. Największe zmiany nastąpiły między rokiem 1970 a 1980, kiedy pokrycie szczepieniami było wysokie i notowano tylko pojedyncze przypadki zachorowań.
Zmniejszyła się wówczas transmisja zakażeń toksynogennymi szczepami Corynebacterium diphtheriae i tym samym możliwość nabywania odporności naturalnej. Podstawowym mechanizmem nabywania odporności przeciw błonicy stały się szczepienia
ochronne. Odporność nabywana w sposób sztuczny przy użyciu toksoidu nie jest długotrwała i po upływie pewnego czasu może nie zabezpieczać przed zachorowaniem.
Duża grupa osób dorosłych ponownie stała się wrażliwa na zachorowanie na błonicę o czym świadczą wcześniejsze przeglądy serologiczne."
http://www.przeglepidemiol.pzh.gov.pl/pobierz-artykul?id=353
Nowszych badań się nie robiło. Nie spotkałem się z nimi .
http://www.czytelniamedyczna.pl/1460,stan-uodpornienia-mieszkancow-polski-przeciwko-blonicy.html
Błonica (dyfteryt) to choroba bakteryjna wywołana toksyną wytwarzaną przez pałeczki Loflera (zwanymi też maczugowcami błonicy). 85 – 95% wszystkich przypadków choroby to błonica jamy ustnej i gardła. Pozostałe przypadki dotyczą innych części ciała, np. skóry, oczu, uszu, narządów płciowych. Nazwa choroby pochodzi od błon, które wykształcają się na powierzchni zaatakowanych chorobą miejsc.
http://zdrowedzieci.blox.pl/2015/01/BLONICA.html
Główne zagrożenie to: "Rozwija się bardzo szybko (1–2 dni), nie leczona może doprowadzić do uduszenia, jako wynik zwężenia głośni przez powstające błony. W ciężkich przypadkach choroby błony mogą wystąpić też poniżej krtani w całym drzewie oskrzelowym."
Błonica w odróżnieniu od tężca drogą kropelkową od innych się roznosi w momencie gdy chorują (nawet na postać łagodniejszą) http://www.medonet.pl/dolegliwosci,dolegliwosci-profil,1579211,1,blonica-dyfteryt-objawy-leczenie,index.html http://www.poradnikzdrowie.pl/zdrowie/choroby-zakazne/blonica-przyczyny-objawy-leczenie_38480.html
Trzecią szczepionką, jaką otrzymuje niemowlę w pierwszych tygodniach życia jest szczepionka DTP. Jest to szczepionka przeciwko trzem chorobom: błonicy, tężcowi i krztuścowi. W pierwszych 18 miesiącach życia dziecko otrzymuje cztery dawki DTP, a do 19 roku życia – siedem dawek (w tym – dwie dawki szczepionki Td – przeciwko błonicy i tężcowi)?, według polskiego programu szczepień ochronnych (zob.: http://dziennikmz.mz.gov.pl/DUM_MZ/2014/72/akt.pdf ).
Poniżej przedstawiam informacje na temat błonicy. Podstawą mojego artykułu jest wiedza zaczerpnięta z książki dr. Aleksandra Kotoka pt. Szczepienia w pytaniach i odpowiedziach dla myślących rodziców (Wydawnictwo Lekarskie Similimum, 2011 r.), uzupełniona informacjami z innych źródeł (zob.: http://www.pzh.gov.pl/oldpage/epimeld/inne/Def_PL1_5.pdf , http://www.poradnikzdrowie.pl/zdrowie/choroby-zakazne/dyfteryt-przyczyny-objawy-leczenie_33665.html )
Co to za choroba:
Błonica (dyfteryt) to choroba bakteryjna wywołana toksyną wytwarzaną przez pałeczki Loflera (zwanymi też maczugowcami błonicy). 85 – 95% wszystkich przypadków choroby to błonica jamy ustnej i gardła. Pozostałe przypadki dotyczą innych części ciała, np. skóry, oczu, uszu, narządów płciowych. Nazwa choroby pochodzi od błon, które wykształcają się na powierzchni zaatakowanych chorobą miejsc.
Objawy (w przypadku błonicy górnych dróg oddechowych):
umiarkowany ból gardła;
niewysoka gorączka (zwykle nieprzekraczająca 38 st. C);
znaczne powiększenie migdałków;
pojawienie się grubych, szarawych błon w gardle, na migdałkach;
zdrętwienie szyi;
powiększenie węzłów chłonnych;
nieprzyjemny zapach z ust;
przyśpieszone tętno;
w przypadku błonicy krtani: chrypka, bezgłos i szczekający kaszel, trudności z oddychaniem spowodowane rozrastającymi się błonami (głównie u dzieci);
może dojść do porażenia mięśnia sercowego i układu nerwowego (głównie u dorosłych);
w przypadkach łagodniejszych postaci błonicy trudno postawić diagnozę, a wcześniejsze szczepienia nierzadko doprowadzają do niejasnych objawów we wczesnych stadiach choroby, co jeszcze bardziej komplikuje rozpoznanie (Kotok, str. 90-91)
Sposób zarażenia się:
drogą kropelkową;
rzadziej przez kontakt (naczynia, zabawki, przedmioty domowego użytku).
Wrażliwość na błonicę (objawiająca się zakażeniem, które nie zawsze wywołuje chorobę) jest stosunkowo mała, nie przekracza 30% (tj. zaraża się mniej więcej co trzecia osoba, przy czym nie u każdej zarażonej osoby rozwija się choroba).
Kiedyś błonica była chorobą wieku dziecięcego, ale współcześnie chorują na błonicę głównie dorośli pochodzący z określonych grup ryzyka; na błonicę zapadają przede wszystkim ludzie źle odżywiający się, ludzie żyjący w biedzie, w niehigienicznych warunkach, osoby bezdomne i alkoholicy. Czynnikiem ryzyka są też niedobory odporności, niedobór witaminy C, przewlekłe zapalenia migdałków lub usunięcie migdałków w przeszłości.
Leczenie:
podanie antytoksyny błoniczej i antybiotyków;
leczenie objawowe: podanie kortykosteroidów i witamin, w tym – bardzo dużych dawek witaminy C;
podłączenie pacjenta do respiratora w przypadku wystąpienia zagrożenia uduszeniem (wskutek rozrostu błon utrudniających oddychanie);
dieta;
leczenie homeopatyczne.
Bardzo ważne jest, aby choroba została rozpoznana jak najszybciej w celu zapobiegnięcia tragedii, jak również w celu natychmiastowej izolacji chorego. Niestety czujność niektórych lekarzy jest uśpiona, gdy są oni przeświadczeni o tym, że szczepienia (powszechne, obowiązkowe) wykluczają możliwość zapadnięcia na błonicę. Dr Kotok mówi o epidemii błonicy i spowodowanych nią zgonach w Rosji i na Ukrainie w drugiej połowie XX w.; choroba pojawiła się tam pomimo szczepień ochronnych. Wg autora, do zgonów doszło m.in. z powodu braku czujności personelu medycznego: nawet w przypadku ewidentnej błonicy lekarze stawiali poprawną diagnozę mniej więcej w jednej trzeciej przypadków! (Kotok, str. 90).
Nabycie odporności po chorobie:
Przebycie choroby nie pozostawia trwałej odporności.
Powikłania po chorobie:
Po przebytej błonicy mogą pozostać niedowłady i paraliże (toksyna błonicza może porazić układ nerwowy), które zazwyczaj całkowicie mijają. Błonica może doprowadzić do zgonu, głównie u dzieci, w przypadku nadmiernego rozrostu błon prowadzącego do trudności w oddychaniu, a u dorosłych – w przypadku niewydolności serca i porażenia mięśni oddechowych (toksyna błonicza poraża mięsień sercowy i układ oddechowy), jeśli choroba nie zostanie zdiagnozowana odpowiednio wcześnie, a choremu nie zostanie udzielona właściwa pomoc lekarska.
Jak wykazała historia, nie stwierdzono żadnego związku pomiędzy zachorowalnością na błonicę, a obecnością przeciwciał przeciwko toksynie błoniczej (Kotok, str. 97), tak więc choroba może wystąpić, pomimo szczepienia.
W Polsce szczepionka przeciwko błonicy podawana jest w postaci błoniczo-tężcowo-krztuścowej szczepionki skojarzonej (DTP), a więc szczepionki przeciwko trzem chorobom. Szczepionka ta zawiera konserwant w postaci związku rtęci – thiomersalu, który jest neurotoksyną, jak również inną neurotoksynę – wodorotlenek glinu (związek zawierający aluminium). Obie neurotoksyny są w stanie porazić układ nerwowy. Inaktywacji toksyny dokonuje się za pomocą formaldehydu (postać wodna formaldehydu to formalina). Jest to substancja wywołująca raka. Informacje o składzie szczepionki DTP można znaleźć na końcu ulotki dla pacjenta (zob.: http://www.biomed.pl/.../DTP__Szczepionka_bloniczo... , pkt. 6, data aktualizacji ulotki: wrzesień 2013 r.). Według tej ulotki, możliwe niepożądane odczyny poszczepienne (których częstość nie może być określona z powodu braku danych, jak przyznaje sam producent!!!) po sczepieniu DTP są następujące (cytuję):
powiększenie i (lub) bolesność węzłów chłonnych,
reakcja alergiczna w postaci:
- pokrzywki,
- wysypki (plamistej, grudkowej, lub plamisto – grudkowej),
- obrzęku (w tym obrzęku twarzy z trudnością w oddychaniu - dusznością),
- wstrząsu anafilaktycznego,
Szczepionka może zawierać tiomersal (jako środek konserwujący), który może wywołać
obecność adiuwantu (wodorotlenku glinu) w szczepionce może prowadzić do powstania podskórnych guzków (bardzo rzadko, z częstością 1/100 000) przekształcających się niekiedy w jałowe ropnie. Podskórne guzki, które nie znikają w okresie 6 tygodni mogą być wynikiem rozwoju uczulenia na glin.
Dr Kotok pisze, że anatoksyna błonicza nie raz i nie dwa razy powodowała masowe zgony dzieci, głównie ze względu błędów technologicznych w procesie inaktywacji toksyny (str. 96).
"Dwoje moich Dzieci, u jednego wystąpiły poważne i długofalowe powikłania neurologiczne, tuż po szczepieniu przeciwko DTP, dokonanym w jednym dniu wraz ze szczepieniem przeciwko polio, w wieku 5 lat. Zaburzenia te są udokumentowane medycznie i potwierdzone przez lekarza jako możliwe niepożądane odczyny poszczepienne. O statystyce ewentualnych lżejszych powikłań typu alergie, objawy w układzie oddechowym, zaburzenia apetytu, zaburzenia jelitowe, płacz, drażliwość, gorączka, powiększenie węzłów chłonnych itp. nie jestem w stanie rzetelnie napisać, gdyż zaburzenia tego typu wydawały się mieć przebieg chroniczny u obojga moich Dzieci w całym kilkuletnim okresie ich szczepienia, a ja w tym czasie nie miałam wiedzy o możliwym związku tych objawów ze szczepieniami i trudno mi teraz określić dokładnie korelację czasową tych zdarzeń."
http://zdrowedzieci.blox.pl/2015/01/BLONICA.html
Przypadek błonicy w Belgii
A fatal case of diphtheria in Belgium, ECDC, 24 march 2016.
http://szczepienia.pzh.gov.pl/main.php?p=1&id=1399
http://ecdc.europa.eu/en/publications/Publications/RRA-Diphtheria-Belgium.pdf
Liczne badania przeprowadzone w ostatnich latach w wielu krajach europejskich potwierdzają obserwacje z terenu Polski. W 1995 roku określono poziom przeciwciał w populacji norweskiej oraz populacji rosyjskiej metodą neutralizacji toksyny błoniczej na komórkach Vero. Wśród populacji rosyjskiej u 44% a w norweskiej – 40% badanych stwierdzono poziom przeciwciał poniżej granicy zabezpieczenia. Stan uodpornienia zarówno populacji norweskiej jak i rosyjskiej wydaje się być dwukrotnie niższy niż populacji polskiej. Ze względu na odsetek osób nie uodpornionych oba te kraje posiadają wciąż jeszcze utrzymujące się bardzo duże ryzyko wystąpienia epidemii błonicy. Również w 1995 roku przeprowadzono badania w Niemczech stosując standaryzowaną metodę ELISA. U 24% populacji stwierdzono brak uodpornienia, a tylko 7% posiadało wysoki poziom zabezpieczenia. W porównaniu z polskim schematem szczepień, niemiecki zawiera mniejszą liczbę dawek, a przede wszystkim nie uwzględnia dawki przypominającej w 19 roku życia. Mimo, że obserwuje się zbieżność w odsetkach osób nie zabezpieczonych obu populacji (w Polsce 23% < 0,1 IU/ml), to jednak odsetek osób uodpornionych długoterminowo w populacji polskiej jest dwukrotnie wyższy. W 1997 roku (45) wykorzystując test neutralizacji toksyny błoniczej na komórkach Vero wykazano u 46% dorosłej niemieckiej populacji pomiędzy 19 a 54 rokiem życia brak uodpornienia przeciw błonicy. Należy podkreślić, że w badaniach własnych w polskiej populacji u osób powyżej 19 roku życia odsetek nie zabezpieczonych wynosi 32%.Aktualnie w Polsce obowiązkowym szczepieniom ochronnym przeciw błonicy podlega grupa osób do 19 roku życia, w której wskaźnik realizacji szczepień jest wysoki. Na podstawie uzyskanych wyników, należy rozważyć rozszerzenie zakresu szczepień przypominających u wszystkich dorosłych powyżej 30 roku życia na obszarze całego kraju.
Podobne dane dotyczące uodpornienia przeciwko błonicy uzyskano również we Francji w 1997 r. w badaniach przeprowadzonych przez Ballereau i wsp. (56). Wykazano, że w grupie 1004 osób ponad połowa populacji (53,6%) posiadała miano poniżej 0,1 IU/ml. Grupę ryzyka określono w przedziale wiekowym od 40 do 65 lat, w której 54% stanowiły osoby nie zabezpieczone. U osób w podeszłym wieku (> 65 rok życia) osoby nie zabezpieczone stanowiły 67%. Badania przeprowadzone testem immunoenzymatycznym ELISA we Włoszech wykazały, że w 1997 roku tylko 23% spośród badanych osób posiadało miano powyżej 0,1 IU/ml.
Badania stanu uodpornienia przeciwko błonicy w Danii przeprowadzone w 1988 r. wykazały dwie grupy ryzyka. Pierwsza obejmowała kobiety w wieku 30-39 lat życia (brak uodpornienia u 68% badanych), druga osoby pomiędzy 60 a 69 rokiem życia, w której brak uodpornienia stwierdzono u 36% osób. Wyższy odsetek nie uodpornionych kobiet w stosunku do mężczyzn spowodowany jest prawdopodobnie prowadzonymi w Danii szczepieniami u dorosłych obejmującymi tylko wojskowych. W Szwecji od roku 1979 zastosowano skrócony schemat szczepień. Obecnie odsetek osób nie uodpornionych znacząco wzrasta już w populacji dzieci w wieku powyżej 10 lat osiągając odsetek 48%
Próby porównania sytuacji w różnych krajach europejskich, mimo iż mają charakter orientacyjny, pozwalają na sformułowanie ogólnego wniosku, że w większości krajów w populacji osób dorosłych obserwujemy niezadowalający stan uodpornienia przeciwko błonicy. W minionych latach programy szczepień ochronnych skoncentrowane były przede wszystkim na populacji dziecięcej, ponieważ błonica była jedną z najgroźniejszych chorób zakaźnych wieku dziecięcego. Przypadki błonicy u osób dorosłych występowały sporadycznie, ponieważ dorośli nabywali odporność drogą naturalną. Powszechne szczepienia ochronne wyeliminowały możliwość nabycia odporności tą drogą, a objęcie immunizacją tylko populacji dzieci i młodzieży doprowadziło do powstania nowych grup osób narażonych na zakażenie, przede wszystkim wśród osób dorosłych, u których poziom przeciwciał ochronnych obniża się z wiekiem. Poziom uodpornienia przeciwko błonicy osób dorosłych w naszym kraju nie odbiega znacząco od tego, który obserwujemy w państwach sąsiednich i Europie Zachodniej. Po przeprowadzeniu badań epidemiologicznych wykazano, że stan uodpornienia przeciwko błonicy populacji dorosłych znajduje się na niebezpiecznie niskim poziomie, który stwarza realne zagrożenie epidemiczne, zwłaszcza że częstość przypadków zakażenia błonicą w niektórych krajach europejskich utrzymuje się na stałym poziomie. W wielu krajach, na wniosek epidemiologów zmodyfikowano kalendarz szczepień, wprowadzając dodatkowe dawki przypominające dla osób dorosłych. Analiza stanu uodpornienia populacji poddawanej szczepieniom ochronnym ma na celu przede wszystkim kontrolę prawidłowości przeprowadzania programu szczepień oraz jakości stosowanej szczepionki. Natomiast analiza populacji nie podlegającej aktualnie szczepieniom może uwidocznić potrzeby i konieczność zmian w programie, w szczególności w zakresie dawek przypominających.
Nowszych badań się nie robiło. Nie spotkałem się z nimi .
http://www.czytelniamedyczna.pl/1460,stan-uodpornienia-mieszkancow-polski-przeciwko-blonicy.html
BŁONICA - opis z książki Kotoka
Błonica (dyfteryt) to choroba bakteryjna wywołana toksyną wytwarzaną przez pałeczki Loflera (zwanymi też maczugowcami błonicy). 85 – 95% wszystkich przypadków choroby to błonica jamy ustnej i gardła. Pozostałe przypadki dotyczą innych części ciała, np. skóry, oczu, uszu, narządów płciowych. Nazwa choroby pochodzi od błon, które wykształcają się na powierzchni zaatakowanych chorobą miejsc.
http://zdrowedzieci.blox.pl/2015/01/BLONICA.html
Główne zagrożenie to: "Rozwija się bardzo szybko (1–2 dni), nie leczona może doprowadzić do uduszenia, jako wynik zwężenia głośni przez powstające błony. W ciężkich przypadkach choroby błony mogą wystąpić też poniżej krtani w całym drzewie oskrzelowym."
Błonica w odróżnieniu od tężca drogą kropelkową od innych się roznosi w momencie gdy chorują (nawet na postać łagodniejszą) http://www.medonet.pl/dolegliwosci,dolegliwosci-profil,1579211,1,blonica-dyfteryt-objawy-leczenie,index.html http://www.poradnikzdrowie.pl/zdrowie/choroby-zakazne/blonica-przyczyny-objawy-leczenie_38480.html
Trzecią szczepionką, jaką otrzymuje niemowlę w pierwszych tygodniach życia jest szczepionka DTP. Jest to szczepionka przeciwko trzem chorobom: błonicy, tężcowi i krztuścowi. W pierwszych 18 miesiącach życia dziecko otrzymuje cztery dawki DTP, a do 19 roku życia – siedem dawek (w tym – dwie dawki szczepionki Td – przeciwko błonicy i tężcowi)?, według polskiego programu szczepień ochronnych (zob.: http://dziennikmz.mz.gov.pl/DUM_MZ/2014/72/akt.pdf ).
Poniżej przedstawiam informacje na temat błonicy. Podstawą mojego artykułu jest wiedza zaczerpnięta z książki dr. Aleksandra Kotoka pt. Szczepienia w pytaniach i odpowiedziach dla myślących rodziców (Wydawnictwo Lekarskie Similimum, 2011 r.), uzupełniona informacjami z innych źródeł (zob.: http://www.pzh.gov.pl/oldpage/epimeld/inne/Def_PL1_5.pdf , http://www.poradnikzdrowie.pl/zdrowie/choroby-zakazne/dyfteryt-przyczyny-objawy-leczenie_33665.html )
Co to za choroba:
Błonica (dyfteryt) to choroba bakteryjna wywołana toksyną wytwarzaną przez pałeczki Loflera (zwanymi też maczugowcami błonicy). 85 – 95% wszystkich przypadków choroby to błonica jamy ustnej i gardła. Pozostałe przypadki dotyczą innych części ciała, np. skóry, oczu, uszu, narządów płciowych. Nazwa choroby pochodzi od błon, które wykształcają się na powierzchni zaatakowanych chorobą miejsc.
Objawy (w przypadku błonicy górnych dróg oddechowych):
umiarkowany ból gardła;
niewysoka gorączka (zwykle nieprzekraczająca 38 st. C);
znaczne powiększenie migdałków;
pojawienie się grubych, szarawych błon w gardle, na migdałkach;
zdrętwienie szyi;
powiększenie węzłów chłonnych;
nieprzyjemny zapach z ust;
przyśpieszone tętno;
w przypadku błonicy krtani: chrypka, bezgłos i szczekający kaszel, trudności z oddychaniem spowodowane rozrastającymi się błonami (głównie u dzieci);
może dojść do porażenia mięśnia sercowego i układu nerwowego (głównie u dorosłych);
w przypadkach łagodniejszych postaci błonicy trudno postawić diagnozę, a wcześniejsze szczepienia nierzadko doprowadzają do niejasnych objawów we wczesnych stadiach choroby, co jeszcze bardziej komplikuje rozpoznanie (Kotok, str. 90-91)
Sposób zarażenia się:
drogą kropelkową;
rzadziej przez kontakt (naczynia, zabawki, przedmioty domowego użytku).
Wrażliwość na błonicę (objawiająca się zakażeniem, które nie zawsze wywołuje chorobę) jest stosunkowo mała, nie przekracza 30% (tj. zaraża się mniej więcej co trzecia osoba, przy czym nie u każdej zarażonej osoby rozwija się choroba).
Kiedyś błonica była chorobą wieku dziecięcego, ale współcześnie chorują na błonicę głównie dorośli pochodzący z określonych grup ryzyka; na błonicę zapadają przede wszystkim ludzie źle odżywiający się, ludzie żyjący w biedzie, w niehigienicznych warunkach, osoby bezdomne i alkoholicy. Czynnikiem ryzyka są też niedobory odporności, niedobór witaminy C, przewlekłe zapalenia migdałków lub usunięcie migdałków w przeszłości.
Leczenie:
podanie antytoksyny błoniczej i antybiotyków;
leczenie objawowe: podanie kortykosteroidów i witamin, w tym – bardzo dużych dawek witaminy C;
podłączenie pacjenta do respiratora w przypadku wystąpienia zagrożenia uduszeniem (wskutek rozrostu błon utrudniających oddychanie);
dieta;
leczenie homeopatyczne.
Bardzo ważne jest, aby choroba została rozpoznana jak najszybciej w celu zapobiegnięcia tragedii, jak również w celu natychmiastowej izolacji chorego. Niestety czujność niektórych lekarzy jest uśpiona, gdy są oni przeświadczeni o tym, że szczepienia (powszechne, obowiązkowe) wykluczają możliwość zapadnięcia na błonicę. Dr Kotok mówi o epidemii błonicy i spowodowanych nią zgonach w Rosji i na Ukrainie w drugiej połowie XX w.; choroba pojawiła się tam pomimo szczepień ochronnych. Wg autora, do zgonów doszło m.in. z powodu braku czujności personelu medycznego: nawet w przypadku ewidentnej błonicy lekarze stawiali poprawną diagnozę mniej więcej w jednej trzeciej przypadków! (Kotok, str. 90).
Nabycie odporności po chorobie:
Przebycie choroby nie pozostawia trwałej odporności.
Odporność po szczepieniu
Ponieważ sama przebyta choroba nie daje trwałej odporności, ochronna siła szczepionki, nawet z czysto teoretycznego punktu widzenia, jest bardzo wątpliwa (Kotok, str. 89).Powikłania po chorobie:
Po przebytej błonicy mogą pozostać niedowłady i paraliże (toksyna błonicza może porazić układ nerwowy), które zazwyczaj całkowicie mijają. Błonica może doprowadzić do zgonu, głównie u dzieci, w przypadku nadmiernego rozrostu błon prowadzącego do trudności w oddychaniu, a u dorosłych – w przypadku niewydolności serca i porażenia mięśni oddechowych (toksyna błonicza poraża mięsień sercowy i układ oddechowy), jeśli choroba nie zostanie zdiagnozowana odpowiednio wcześnie, a choremu nie zostanie udzielona właściwa pomoc lekarska.
Powikłania po szczepieniu
Szczepionka przeciwko błonicy jest anatoksyną, czyli unieczynnioną toksyną. Po wprowadzeniu do organizmu wywołuje ona powstawanie przeciwciał - nie przeciwko pałeczkom błonicy, ale przeciwko wytwarzanej przez nie toksynie. W ten sposób szczepionka przeciwko błonicy ani nie przeciwdziała rozszerzaniu się infekcji lub produkcji toksyny błoniczej, ani nie podnosi odporności na tę infekcję. Jej celem jest wyłącznie osłabienie toksyny, warunkującej pojawienie się objawów klinicznych choroby (Kotok, str. 94).Jak wykazała historia, nie stwierdzono żadnego związku pomiędzy zachorowalnością na błonicę, a obecnością przeciwciał przeciwko toksynie błoniczej (Kotok, str. 97), tak więc choroba może wystąpić, pomimo szczepienia.
W Polsce szczepionka przeciwko błonicy podawana jest w postaci błoniczo-tężcowo-krztuścowej szczepionki skojarzonej (DTP), a więc szczepionki przeciwko trzem chorobom. Szczepionka ta zawiera konserwant w postaci związku rtęci – thiomersalu, który jest neurotoksyną, jak również inną neurotoksynę – wodorotlenek glinu (związek zawierający aluminium). Obie neurotoksyny są w stanie porazić układ nerwowy. Inaktywacji toksyny dokonuje się za pomocą formaldehydu (postać wodna formaldehydu to formalina). Jest to substancja wywołująca raka. Informacje o składzie szczepionki DTP można znaleźć na końcu ulotki dla pacjenta (zob.: http://www.biomed.pl/.../DTP__Szczepionka_bloniczo... , pkt. 6, data aktualizacji ulotki: wrzesień 2013 r.). Według tej ulotki, możliwe niepożądane odczyny poszczepienne (których częstość nie może być określona z powodu braku danych, jak przyznaje sam producent!!!) po sczepieniu DTP są następujące (cytuję):
powiększenie i (lub) bolesność węzłów chłonnych,
reakcja alergiczna w postaci:
- pokrzywki,
- wysypki (plamistej, grudkowej, lub plamisto – grudkowej),
- obrzęku (w tym obrzęku twarzy z trudnością w oddychaniu - dusznością),
- wstrząsu anafilaktycznego,
Szczepionka może zawierać tiomersal (jako środek konserwujący), który może wywołać
- reakcję alergiczną,
- zmniejszenie lub utrata apetytu,
- nieutulony ciągły płacz lub krzyk o wysokich tonach (krzyk mózgowy) trwający 3 godziny lub dłużej,
- zwiększona drażliwość, która zwykle ustępuje w ciągu 24 - 48 godzin, niepokój,
- zmniejszona wrażliwość na bodźce,
- drgawki przebiegające z gorączką lub bez, szczękościskiem, wzrostem a następnie obniżeniem napięcia mięśniowego (prężenia),
- epizod hipotensyjno - hiporeaktywny (obniżenie ciśnienia, zwiotczenie mięśni, zmniejszona wrażliwość na bodźce, senność, bladość i (lub) sinica) mogący przebiegać z zaburzeniami oddychania, zaburzeniami lub utratą świadomości,
- zaburzenia neurologiczne,
- niedowład wiotki kończyny górnej mogący być objawem zapalenia splotu ramiennego,
- ograniczenie ruchomości i (lub) bolesność kończyny górnej,
- zwiotczenie mięśni,
- przeczulica,
- senność,
- drżenia,
- obrzęk lub zmiana zabarwienia kończyn dolnych (zaczerwienienie, zasinienie) czasem z towarzyszącą marmurkowatością skóry lub wybroczynami, obserwowany w przypadku jednoczesnego podawania szczepionki DTP i szczepionki przeciwko Haemophilus influenzae typ B i ustępujący samoistnie bez pozostawienia trwałych następstw,
- bladość, sinica, marmurkowatość skóry, wybroczyny,
- bezdech u bardzo niedojrzałych wcześniaków (urodzonych przed lub w 28. tygodniu ciąży),
- zaburzenia oddychania,
- nieżyt górnych dróg oddechowych,
- kaszel,
- zapalenie oskrzeli,
- wymioty,
- biegunka,
- dreszcze,
- gorączka do 39 - 40°C lub wyższa,
- odczyny miejscowe: zaczerwienienie, ból, obrzęk. Gorączka i odczyny miejscowe zwykle ustępują w ciągu 24 - 48 godzin,
- zmniejszenie lub utrata pragnienia,
obecność adiuwantu (wodorotlenku glinu) w szczepionce może prowadzić do powstania podskórnych guzków (bardzo rzadko, z częstością 1/100 000) przekształcających się niekiedy w jałowe ropnie. Podskórne guzki, które nie znikają w okresie 6 tygodni mogą być wynikiem rozwoju uczulenia na glin.
Dr Kotok pisze, że anatoksyna błonicza nie raz i nie dwa razy powodowała masowe zgony dzieci, głównie ze względu błędów technologicznych w procesie inaktywacji toksyny (str. 96).
"Dwoje moich Dzieci, u jednego wystąpiły poważne i długofalowe powikłania neurologiczne, tuż po szczepieniu przeciwko DTP, dokonanym w jednym dniu wraz ze szczepieniem przeciwko polio, w wieku 5 lat. Zaburzenia te są udokumentowane medycznie i potwierdzone przez lekarza jako możliwe niepożądane odczyny poszczepienne. O statystyce ewentualnych lżejszych powikłań typu alergie, objawy w układzie oddechowym, zaburzenia apetytu, zaburzenia jelitowe, płacz, drażliwość, gorączka, powiększenie węzłów chłonnych itp. nie jestem w stanie rzetelnie napisać, gdyż zaburzenia tego typu wydawały się mieć przebieg chroniczny u obojga moich Dzieci w całym kilkuletnim okresie ich szczepienia, a ja w tym czasie nie miałam wiedzy o możliwym związku tych objawów ze szczepieniami i trudno mi teraz określić dokładnie korelację czasową tych zdarzeń."
http://zdrowedzieci.blox.pl/2015/01/BLONICA.html
Przypadek błonicy w Belgii
"17 marca władze belgijskie doniosły o przypadku błonicy dróg oddechowych (postać toksyczna). Zachorowanie potwierdzono 15 marca w Antwerpii u 3-letniej nieszczepionej dziewczynki pochodzenia czeczeńskiego (dziecko urodzone w Belgii).
Pierwsze objawy wystąpiły 6 marca. 10 marca dziecko przeniesiono z miejscowego szpitala do Szpitala Uniwersyteckiego w Antwerpii i przyjęto na oddział intensywnej terapii z ciężkim zapaleniem migdałków i gardła. W diagnostyce różnicowej uwzględniono błonicę i tego samego dnia rozpoczęto poszukiwania antytoksyny błoniczej (DAT) ponieważ dostęp do tego preparatu jest utrudniony (brak w większości krajów UE). Na tym etapie nie potwierdzono jeszcze diagnozy mikrobiologicznej. 11 marca dziewczynkę przeniesiono do izolatki; gdy wystąpił blok AV (przedsionkowo-komorowy) oraz zapalenie mięśnia sercowego, zastosowano zewnętrzny stymulator serca.
15 marca Krajowy Ośrodek Referencyjny ds błonicy w Belgii oficjalnie potwierdził, że przyczyną zachorowania było zakażenie toksynotwórczym szczepem Corynebacterium diphtheriae; zostało to następnie potwierdzone przez WHO Global Collaborating Centre for Reference and Research on Diphtheria w Wielkiej Brytanii. W związku z tym, że Belgia nie dysponuje zapasami DAT, Europejskie Centrum ds. Zapobiegania i Kontroli Chorób (ECDC) włączyło się w pomoc w pozyskaniu antytoksyny. 16 marca preparat dostarczył Narodowy Instytut Zdrowia Publicznego i Środowiska (RIVM) w Holandii. 17 marca dziecko zmarło, mimo podania DAT (DAT należy podać max. do 48h od momentu wystąpienia pierwszych objawów toksemii).
U członków rodziny dziewczynki, a także u personelu wdrożono profilaktyczną antybiotykoterapię oraz pobrano wymazy do badań w kierunku obecności bakterii. U dzieci przebywających w otoczeniu dziewczynki (grupy przedszkolne) sprawdzono status zaszczepienia (wszystkie dzieci było szczepione zgodnie z kalendarzem szczepień, jedno dziecko powinno otrzymać dodatkowe szczepienie).
U rodziców i trójki rodzeństwa nie wykryto szczepów C. diphtheriae. Wstępne wyniki badań przesiewowych u personelu medycznego (15 osób) oraz dzieci uczęszczających do przedszkola (26 osób) wykazały negatywne wyniki w kierunku błonicy.
We Flandrii szczepienie przeciwko błonicy zalecane jest w 8, 12 i 16 tygodniu życia, a dawki przypominające w 15 miesiącu oraz w wieku 6 i 14 lat. Badania przeprowadzone w Flandrii w 2012 r. wykazały, że stan zaszczepienia dla błonicy wynosi 98,7% (3 dawki) oraz 93,0% (4 dawki). W przypadku Belgii w okresie 2012-2015 szczepienie DTP otrzymało 98,8% (3 dawki) and 92,7% (4 dawki)."
A fatal case of diphtheria in Belgium, ECDC, 24 march 2016.
http://szczepienia.pzh.gov.pl/main.php?p=1&id=1399
http://ecdc.europa.eu/en/publications/Publications/RRA-Diphtheria-Belgium.pdf
Jak postrzega się szczepienia DTP
Na koniec przytoczę krytykę pewnego cytatu obrazującego podszyte niewiedzą naiwne podejście do szczepień DTP:"W tym przypadku nie ma żartów. To igranie z życiem dzieci. Błonica czy krztusiec u noworodka może spowodować nawet zgon. Nie ma więc co ryzykować - mówi doktor Zych."
http://www.gazetakrakowska.pl/artykul/6243596,bochnia-to-igranie-z-zyciem-dzieci-ktore-moze-doprowadzic-do-ich-smierci,id,t.html
Czyli patrzymy na kalendarz szczepień: szczepienia przeciwko błonicy i krztuścowi są w 7-8 tygodniu życia. Patrzymy na definicję "noworodka": jest to dziecko od urodzenia do ukończenia 4 tygodni (28 dni).
Rzeczywiście noworodki są grupą ryzyka, dla nich błonica czy krztusiec to ciężkie choroby, w przeszłości często wiązały się ze zgonem. Jednak dziecko w 7-8 tygodniu nie jest już noworodkiem.
Jestem życzliwym człowiekiem więc zakładam, że pewnie autorowi tych słów chodziło o to, że jeśli rodzeństwo się zaszczepi (dlaczego tylko rodzeństwo?) to ochronią noworodka.
Problem w tym, że bywa dokładnie odwrotnie - mogą narazić zamiast ochronić. Strategia kokonu polega na tym, że szczepią się wszyscy oprócz noworodka w ten sposób chroniąc noworodka gdyż zaszczepieni nie mogą zachorować.
Dlaczego narażają? Powodów jest kilka np.
- Szczepieni na błonice i krztusiec mogą chorować bezobjawowo roznosząc chorobę (i to nie rzadko)
- Jeśli chorują bezobjawowo to nie wiedzą, że są chorzy (w końcu są szczepieni;) przez co tym większe stanowią zagrożenie
- Szczepieni przeciwko krztuścowi chorują nawet dłużej (mimo braku objawów) niż nieszczepieni
Podsumowując: Czyżby dr Andrzej Zych, pediatra z bocheńskiego szpitala powiatowego nie bardzo wiedział co mówi?
Źródła:
http://szczepienie.blogspot.com/2015/08/kalendarze-szczepien-archiwalne-lata-60.html - kalendarz szczepień
z https://www.facebook.com/groups/779018065479021/permalink/889802691067224/
Historia - ciekawostki
Sytuacja w Polsce
"Po wprowadzeniu pierwszych szczepień należało rozpocząć badania nad oceną odporności dzieci na błonicę. Badano po kilkaset dzieci dziennie,
[..] Profesor Jan Kostrzewski, twórca polskiej szkoły epidemiologii, zaprosił naszych kolegów z terenu, żeby ustalić, dlaczego na niektórych terenach działania związane ze szczepieniami nie były wystarczająco skuteczne – wspomina prof. Danuta Naruszewicz-Lesiuk. – W pewnym momencie powiedział wprost: macie na sumieniu każde dziecko, które umrze z powodu błonicy. To były mocne słowa, skierowane do naszych kolegów z pracy. Słuchacze różnie odnosili się do tak emocjonalnej wypowiedzi, ale może właśnie dzięki temu szczepienia w terenie ruszyły pełną parą"
I jakie były efekty tej akcji szczepień?
"profesor Gałązka w ramach badań naukowych rozpoczęto akcję pobierania krwi do analizy wytypowanych grup mieszkańców. Próbki przywożono do PZH, gdzie prowadzone były testy. I nagle absolutne zaskoczenie: okazało się, że jeżeliby ktoś w te okolice przyjechał z błonicą, epidemia byłaby gwarantowana! Odporność dzieci powyżej 9. roku życia spadała drastycznie, a odporności populacyjnej nie było w ogóle. Widząc takie wyniki, profesor Gałązka porozumiał się z Głównym Inspektorem Sanitarnym, którego oficjalnie zawiadomił o możliwości wystąpienia epidemii."
Jak obecnie wygląda sytuacja z błonicą?
Według danych Państwowego Zakładu Higieny, u ok. "40% przebadanych osób stężenie przeciwciał przeciwko błonicy było poniżej wartości ochronnej".
W Polsce istnieje ryzyko pojawienia się ognisk epidemicznych błonicy, do tego mamy problem z jedynym lekarstwem w razie pojawienia się przypadków błonicy bo nie mamy odpowiednich zapasów antytoksyny błoniczej (DAT), którą stosuje się w leczeniu błonicy wraz z antybiotykoterapią. Produkcji preparatu zaprzestano z uwagi na niemal całkowitą redukcję zachorowań na błonicę w UE dzięki wprowadzeniu wieloletnich, powszechnych programów szczepień
Źródła cytatów:
http://szczepienie.blogspot.com/p/blonica-diphtheria-dtp-szczepienia.html
https://www.crazynauka.pl/jak-zwalczono-choroby-zakazne-w-prl-i-dlaczego-wkrotce-nie-damy-sobie-z-nimi-rady/
https://www.facebook.com/marcin.andryszczak.92/posts/2267434996838008
"błonica trwa przyczajona wciąż blisko nas, przypomniała jej epidemia, która w latach 80. i 90. szalała w ZSRR, a potem Rosji i krajach postradzieckich.https://www.crazynauka.pl/jak-zwalczono-choroby-zakazne-w-prl-i-dlaczego-wkrotce-nie-damy-sobie-z-nimi-rady/
– Epidemia w latach 1990-1996 spowodowała 150 tysięcy zachorowań oraz 4,5 tysiąca zgonów – opowiada prof. Naruszewicz-Lesiuk. – I nie zapominajmy, że dane te mogą być niedoszacowane ze względu na sytuację polityczną krajów byłego ZSRR w tamtym okresie. Błonica była za granicą i do Polski nie dotarła [..] dzięki dociekliwości prof. Artura Gałązki. Ten epidemiolog, pracujący między innymi w WHO, kiedy pełen nowych pomysłów wrócił do Polski po kolejnym zagranicznym pobycie, zaproponował, że kontrolnie sprawdzi odporność mieszkańców terenu województwa warszawskiego na błonicę. Bez problemu otrzymał wymaganą zgodę i w ramach badań naukowych rozpoczęto akcję pobierania krwi do analizy wytypowanych grup mieszkańców. Próbki przywożono do PZH, gdzie prowadzone były testy. I nagle absolutne zaskoczenie: okazało się, że jeżeliby ktoś w te okolice przyjechał z błonicą, epidemia byłaby gwarantowana! Odporność dzieci powyżej 9. roku życia spadała drastycznie, a odporności populacyjnej nie było w ogóle. Widząc takie wyniki, profesor Gałązka porozumiał się z Głównym Inspektorem Sanitarnym, którego oficjalnie zawiadomił o możliwości wystąpienia epidemii.
Pojawił się jednak inny poważny problem: przeciwko błonicy istniała jedynie szczepionka dla dzieci, zaś szczepionkę dla dorosłych należało dopiero wyprodukować. Osoby odpowiedzialne za produkcję szczepionek zabrały się więc do pracy, ale, jak wiadomo, proces wprowadzenia szczepionki do obiegu był i nadal jest niezwykle długi oraz złożony, wbrew temu co dziś opowiadają przeciwnicy szczepień. Obejmuje on wiele badań i testów zarówno nad bezpieczeństwem, jak i skutecznością preparatu. Udało się jednak opracować szczepionkę w odpowiednim czasie i po przeprowadzeniu badań rozpoczęto produkcję.
Właśnie wtedy dotarła do nas informacja, że w ZSRR jest epidemia błonicy. Natychmiast rozpoczęto szczepienia pograniczników oraz mieszkańców województw wschodnich na masową skalę. Ta wielka epidemia w ZSRR u nas spowodowała raptem 10 zachorowań.
– O tym, co dla wielu tysięcy ludzi zrobił prof. Gałązka, kierowany naukową dociekliwością godną najwyższego podziwu, zapomina się czasem, a była to przecież nadzwyczajna rzecz! – mówi prof. Naruszewicz-Lesiuk. – Pokazała, że danie sygnału, bodźca, informacji o niebezpieczeństwie w odpowiednim momencie, współpraca instytucji oraz producentów szczepionek, pozwalają uratować populację przed groźną epidemią. Ale nie uniknęliśmy tego zagrożenia na zawsze. Musimy się szczepić, abyśmy byli bezpieczni. W Polsce, jak i na całym świecie, są środowiska, które nie szczepią się z różnych względów, na przykład religijnych. Są również osoby, które nie mogą szczepić się z powodów zdrowotnych. Ale są też ci, którzy wierzą w różne mity, na przykład łączą autyzm i szczepienia, ulegają antyszczepionkowej manii. Tego nie mogę zrozumieć – profesor Naruszewicz-Lesiuk bezradnie rozkłada ręce."
24 stycznia 1925 roku.
Alaska.
Arktyczna zima.
Nome.
Górnicze miasteczko na końcu świata.
2 przypadki błonicy.
Po chwili choruje już 12 dzieci.
I kolejne nowe zachorowania.
W zasadzie już jest to epidemia.
Jest antytoksyna.
W szpitalu w Anchorage.
1.600 kilometrów na południe.
Pociąg dowozi ją do Nenany.
Do Nome jest stamtąd 1.100 kilometrów lodowego pustkowia.
Samolot nie ma szans.
Jest -40 stopni Celsjusza.
Lodowaty porywisty wiatr, chwilami blisko 100 km/godz.
Wyścig z czasem...
Decyzja.
Ludzie proszą o pomoc naszych największych przyjaciół.
Psy.
20 maszerów przekazuje sobie paczkę z lekiem.
Z zaprzęgu do zaprzęgu.
150 Syberianów, walcząc z niebywałym mrozem, w ciągu kilku dni, na zmianę pędzi na północ.
1 luty.
Paczkę dostaje ostatni maszer.
Gunnar Kassen.
Zostało jeszcze najtrudniejsze 100 kilometrów.
Zabójczy wiatr sprawia, że odczuwana temperatura sięga blisko -60 stopni.
Gunnar dostaje śnieżnej ślepoty.
Nic nie widzi.
Nie ma wyjścia, musi zaufać swojemu przyjacielowi.
Liderowi swojego zaprzęgu.
Syberian Husky, którego pieszczotliwie nazywa Balto.
Ten fenomenalny pies, przez 20 godzin, sam prowadził liczący 10 Huskich zaprzęg.
Balto zrobił to bezbłędnie i odnalazł drogę w burzy śnieżnej.
Zaprzęg przebył ostatnie 85 km prowadzony wyłącznie przez Balto.
Gunnar mógł tylko siedzieć na saniach.
2 lutego, godzina 5:50.
Zmęczone psy dotarły do Nome, ratując życie dzieci.
Przebyły 1.000 kilometrów w raptem 6 dni.
Pokonanie zabójczej choroby jaką jest błonica zawdzięczamy naszym największym przyjaciołom:
-Emilowi von Behringowi twórcy anatoksyny.
Geniuszowi, który jest ojcem i twórcą współczesnej immunologii.
-Pięknym Syberianom za uratowanie dzieci na Alasce.
"NASI NAJWIĘKSI PRZYJACIELE.https://www.facebook.com/marcin.andryszczak.92/posts/2267434996838008
Znano ją już w starożytności. Bano się jej. Nazywano ją Askara. Wybierała najsłabszych. Dzieci.
Upodobała je sobie. Nie miały jak się bronić. Była jak niewiniątko. Powoli. Mała chrypka. Lekki ból gardła. Jak niewielkie przeziębienie.
A potem...
Atak z całych sił. Potężna gorączka. Nasilające się dreszcze. Ogólne zatrucie organizmu. Duszący się chory. Coraz bardziej zaciskająca się krtań. Śmierć w męczarniach.
Jest XIX wiek.
W niektórych prowincjach Hiszpanii nawet 1/3 młodych ludzi nie dożywała dorosłości.
Podobnie w innych krajach, także w Stanach. Hiszpanie mówili na nią "Garrotillo". Dusiciel. Bezlitosny. Podstępny, mroczny zabójca.
Niemieccy lekarze.
W bezsilności mawiali Würgeengel der Kinder. Dziecięcy Anioł Śmierci.
1821 rok.
Tours, piękne francuskie miasto. Pierre Bretonneau szef tamtejszego szpitala, ze wszystkich sił próbuje ratować najmłodszych pacjentów.
Chce dokładnie poznać przeciwnika. Starannie diagnozuje i opisuje zmiany. Obserwuje dziwne, szarawego koloru martwicze narośle w gardłach najmłodszych pacjentów. Narastają, zamykając światło dróg oddechowych. Przypominają grube błony. Wyglądają jak „skrzydła anioła” Słowa same mu się skojarzyły. Wtedy wypowiada po raz pierwszy nazwę, którą znamy.
Diphteria. Błonica.
Jedna z najstraszliwszych chorób zakaźnych. Pierre robi umierającym dzieciom tracheotomię. Choć tak stara się pomóc. Jedyna szansa by się nie udusili. Nie zawsze jest skuteczna. Narastające w gardle martwicze, błonowate zmiany i dodatkowo silny obrzęk szyi, bo bardzo powiększały się węzły chłonne, stopniowo dusiły chorujące dzieci. Groza.
Corynebacterium diphtheriae. Maczugowiec błonicy.
Taką nadano nazwę tej Gram+ piekielnej bakterii. W marcu 1854 roku w Ławicach koło Iławy przychodzi na świat mały Emil von Behring.
Uczy się w szkole prowadzonej przez tatę. Chłopak "pochłania" wszystkie przyrodnicze książki. Jak gąbka. Zadaje coraz bardziej skomplikowane pytania. Wiedza taty przestaje wystarczać. Niezwykły talent Emila dostrzega zafascynowany medycyną pastor Johann Leipholz. Pomaga mu przygotować się do egzaminów do gimnazjum. Chłopak zadziwia nauczycieli. Uczy się błyskawicznie. Z wyróżnieniem zdaje maturę. Rusza do Berlina. Medycyna. Jego marzenie. Ale ma problem. Kasa. Pomocną rękę wyciąga pruska armia. "Po studiach przyjdziesz do nas na parę lat a my damy Ci kasę na stypendium". OK. Zgoda. W czasie służby w Poznaniu styka się z błonicą.
Za punkt honoru uznał pokonanie tej choroby. W Berlinie został asystentem Roberta Kocha. Młody geniusz trafił pod skrzydła innego, wielkiego geniusza. Koch załatwia mu zwolnienie z wojska.
Walka z błonicą nabiera rozpędu...
1890 rok.
Emil pracuje jak maszyna. Prawie nie wychodzi z laboratorium. Izoluje Toksynę Błoniczą. To ona jest głównym czynnikiem chorobotwórczym. Wielki, naukowy sukces. Zabójcza trucizna. 0,0000075g. Tyle wystarczy. Ale to dopiero początek drogi. Emil bez wytchnienia pracuje z japońskim lekarzem Shibasaburō Kitasato. Lata wytężonej pracy przynoszą spektakularne efekty. Publikują przełomowy artykuł: „O powstawaniu odporności na błonicę i tężec u zwierząt”.
Rewolucyjny, całkowicie nowy sposób walki z chorobami zakaźnymi. Pierwsza surowica z przeciwciałami. Aż nastał pamiętny rok 1891.
6-letnia umierająca dziewczynka. Stan agonalny. Emil podał jej surowicę. Preparat zadziałał. Zabójca milionów dzieci został pokonany.
Emil von Behring rozpłakał się ze szczęścia widząc wracające do zdrowia dziecko. Wielki naukowy sukces, wielkiego geniusza.
Fantastyczna złota karta w historii medycyny. Za swoją walkę, wiedzę i niezłomność.
Emil Adolf von Behring otrzymał pierwszą w historii Nagrodę Nobla z medycyny w 1901 roku.
W 1910 roku trwa masowa akcja szczepień w Niemczech.
Lekarze niemieccy uznali Surowicę Tężcowo-Błonicową za bezpieczną i rozpoczęli jej stosowanie, dzięki czemu w Niemczech błonica została praktycznie wyeliminowana.
24 stycznia 1925 roku. Alaska. Arktyczna zima. Nome. Górnicze miasteczko na końcu świata. 2 przypadki błonicy. Po chwili choruje już 12 dzieci. I kolejne nowe zachorowania. W zasadzie już jest to epidemia. Jest antytoksyna. W szpitalu w Anchorage. 1.600 kilometrów na południe. Pociąg dowozi ją do Nenany. Do Nome jest stamtąd 1.100 kilometrów lodowego pustkowia. Samolot nie ma szans. Jest -40 stopni Celsjusza. Lodowaty porywisty wiatr, chwilami blisko 100 km/godz. Wyścig z czasem... Decyzja. Ludzie proszą o pomoc naszych największych przyjaciół. Psy. 20 maszerów przekazuje sobie paczkę z lekiem. Z zaprzęgu do zaprzęgu. 150 Syberianów, walcząc z niebywałym mrozem, w ciągu kilku dni, na zmianę pędzi na północ. 1 luty. Paczkę dostaje ostatni maszer. Gunnar Kassen. Zostało jeszcze najtrudniejsze 100 kilometrów. Zabójczy wiatr sprawia, że odczuwana temperatura sięga blisko -60 stopni. Gunnar dostaje śnieżnej ślepoty. Nic nie widzi. Nie ma wyjścia, musi zaufać swojemu przyjacielowi. Liderowi swojego zaprzęgu. Syberian Husky, którego pieszczotliwie nazywa Balto. Ten fenomenalny pies, przez 20 godzin, sam prowadził liczący 10 Huskich zaprzęg. Balto zrobił to bezbłędnie i odnalazł drogę w burzy śnieżnej. Zaprzęg przebył ostatnie 85 km prowadzony wyłącznie przez Balto. Gunnar mógł tylko siedzieć na saniach. 2 lutego, godzina 5:50. Zmęczone psy dotarły do Nome, ratując życie dzieci. Przebyły 1.000 kilometrów w raptem 6 dni. Pokonanie zabójczej choroby jaką jest błonica zawdzięczamy naszym największym przyjaciołom: -Emilowi von Behringowi twórcy anatoksyny. Geniuszowi, który jest ojcem i twórcą współczesnej immunologii. -Pięknym Syberianom za uratowanie dzieci na Alasce. -I współczesnej szczepionce DTP. Dziś szczepienie DTP (błonica, tężec, krztusiec), jest tarczą chroniącą nasze dzieci. Choć to wydaje się drobny epizod, to wyczyn psiaków wzbudził zachwyt na całym Świecie. By upamiętnić to epickie dokonanie, rokrocznie na trasie Anchorage-Nome rozgrywany jest najsłynniejszy wyścig psich zaprzęgów. IDITAROAD. Balto jest legendą. Jego pomnik stoi w nowojorskim Centralparku. Jako dowód psiej miłości, dzielności i wytwałości. Dzięki DTP, od 2001 roku w Polsce nie zanotowano ani jednego zachorowania na błonicę.
Patrząc na bezmiar antyszczepionkowej głupoty niedługo może się to zmienić...
Dr Marek Posobkiewicz, Głównemu Inspektorowi Sanitarnemu w latach 2012–2018 dziękuję za dane epidemiologiczne.
Zdjęcia: wiki, Viewing NYC, sciencemuseum.org.uk
W 1925 roku na Alasce podczas arktycznej zimy potrafili szybko trafnie zdiagnozować i sprowadzić lekarstwo oddalone tysiące kilometrów i tym samym uratować dzieci.
W 2015 roku w bogatej Europie zachodniej (Hiszpania) w lecie to było zbyt trudne zadanie, 6 letni chłopiec zmarł bo nie udało się na czas sprowadzić lekarstwa dlaczego?
Lekarstwa nie mieli, szukali po całym świecie, w końcu sprowadzili z Rosji ale było już za późno. Chłopiec był leczony w szpitalu, ale był źle leczony i minęło wiele dni nim prawidłowo go zdiagnozowali.
https://www.techtimes.com/articles/64312/20150628/unvaccinated-6-year-old-boy-in-spain-dies-from-diptheria.htm
http://szczepienie.blogspot.com/p/blonica-diphtheria-dtp-szczepienia.html
„W latach 90. XX wieku w byłych republikach ZSRR doszło do załamania się systemu szczepień i wybuchu epidemii błonicy. Zachorowało 200 tys. osób, z czego 5 tys. zmarło”
– opowiada dr Aleksandra Zasada z Narodowego Instytutu Zdrowia Publicznego – Państwowego Zakładu Higieny.
Źródła na temat epidemi błonicy w Rosji
" Białorusi, i na Ukrainie (prawie 40 000 zachorowań w Rosji w 1994 roku), a pojedyncze przypadki zachorowań zostały zawleczone do Polski i do innych krajów europejskich. W epidemii tej bardzo często chorowały osoby dorosłe i błonica nie może być obecnie uważana tylko za chorobę wieku dziecięcego. Śmiertelność w tej chorobie jest nadal wysoka mimo leczenia- umiera 1 na 10 lub 1 na 20 chorych. "
Przebieg błonicy może być bardzo różny: od postaci lekkich (często nie rozpoznawanych a stąd nie leczonych) do bardzo ciężkich, toksycznych postaci. Początkowe objawy obejmują umiarkowaną gorączkę, złe samopoczucie i umiarkowany ból gardła . W gardle na jednym lub na obu migdałkach pojawiają się naloty, od drobnych szarych błon (stąd nazwa choroby) do masywnych grubych kożuchów oblepiających migdałki. Zarazki błonicy w gardle produkują silną toksynę , która drogą krwionośną dostaje się do serca lub układu nerwowego powodując poważne komplikacje choroby; zapalenie mięśnia sercowego lub porażenie różnych nerwów.
http://www.psseswidnica.pl/szczepienia/blonica.php
Chory na błonicę może umrzeć w wyniku niewydolności oddechowej lub zatrzymania krążenia. Zgon następuje w 1 na 10 przypadków zachorowań na błonicę.
Powikłania, związane z działaniem toksyny błoniczej, obejmują:
• zaburzenie pracy serca, wynikające z uszkodzeń włókien mięśniowych
i zapalenia mięśnia sercowego,
• uszkodzenie nerwów (najczęściej w obszarach przylegających do zmian martwiczych),
występujące pod postacią porażenia podniebienia i mięśni poruszających okiem,
(np. nagle pojawiający się zez, czy też zaburzenie ostrości pola widzenia).
Leczenie swoiste polega na jak najszybszym podaniu antytoksyny błoniczej, która zneutralizuje toksynę w organizmie, zanim wniknie ona do tkanek mięśnia sercowego i układu oddechowego.
W przypadku trudności w oddychaniu należy zapewnić drożność dróg oddechowych poprzez wprowadzenie specjalnej rurki do krtani (intubacji) lub operacyjne wykonanie otworu w krtani (tracheostomia).
http://szczepienia.pzh.gov.pl/main.php?p=3&id=87&sz=310&to=choroba
Kilka obszernych cytatów z art http://wyborcza.pl/alehistoria/1,142290,17187002,Blonica__Aniol_dusiciel.html
"Błonica. Anioł dusiciel

http://www.corbisimages.com/stock-photo/rights-managed/BE061571/emil-von-behring-in-lab-wassistant
Emil Behring (1854-1917, z prawej) z asystentem w swoim laboratorium. Wspominał, że nad błonicą pracował przez wiele nocy, cierpiąc z powodu strasznego bólu nerwów. Badał aż do wyczerpania fizycznego. Na cmentarzu w Ławicach koło Iławy są groby jego rodziców, a na ścianie domu, w którym się urodził, płyta pamiątkowa. Imię uczonego nosi miejscowa szkoła podstawowa.
Emil Behring (1854-1917, z prawej) z asystentem w swoim laboratorium. Wspominał, że nad błonicą pracował przez wiele nocy, cierpiąc z powodu strasznego bólu nerwów. Badał aż do wyczerpania fizycznego. Na cmentarzu w Ławicach koło Iławy są groby jego rodziców, a na ścianie domu, w... (BETTMANN/CORBIS)
Jedna z pierwszych butelek z antytoksyną błoniczą wyprodukowaną przez United States Hygienic Laboratory - miniatura
Na ilustracji Pierre Émile Roux (1853-1933) robi zastrzyk w brzuch choremu na błonicę. W 1878 r. zaczynał jako uczeń, a następnie współpracownik Ludwika Pasteura. Zajmował się badaniami nad wąglikiem, cholerą kur i wścieklizną, w latach 1888-90 wraz z Alexandre'em Yersinem wyodrębnił toksynę błoniczą, a następnie pracował nad antytoksyną. Uwierzono w jej skuteczność, gdy liczba zgonów na błonicę w paryskim szpitalu, gdzie działał Roux, spadła o połowę - miniatura
Zobacz zdjęcia (3)
Pod koniec XIX w. błonica była najczęstszą przyczyną zgonów wśród dzieci, a w samych tylko Niemczech zabrała kilkaset tysięcy najmłodszych. Naukowiec, który znalazł na nią lekarstwo, został pierwszym laureatem Nagrody Nobla z medycyny. A pies, który dobiegł z tym lekarstwem do ogarniętej epidemią osady na Alasce, ma pomnik w nowojorskim Central Parku.
Artykuł otwarty w ramach bezpłatnego limitu prenumeraty cyfrowej
Znano ją w starożytnej Grecji, opis tej choroby pojawia się w pismach Hipokratesa, w Talmudzie kryje się prawdopodobnie pod nazwą askara i określona jest jako najgorszy z 903 rodzajów śmierci. Zaobserwowano, że dopada głównie dzieci. Zaczyna się od niewinnej chrypki i bólu gardła, a kończy powolną śmiercią w męczarniach przez uduszenie.
Garrotillo znaczy dusiciel
Nazwa choroby pochodzi od jej objawów. W Hiszpanii, gdzie m.in. z powodu błonicy aż do końca XIX stulecia przed osiągnięciem dorosłości umierało od 25 do 50 proc. populacji, przezwano ją garrotillo, czyli dusicielem. Niemcy mówili na nią anioł śmierci dzieci (Würgeengel der Kinder). Z kolei w XVIII-wiecznej Anglii nazywano ją morbus strangulatorius , czyli dławica, a dosłownie: dusząca choroba, i traktowano z nabożnym respektem.
Nazwy dyfteryt, po polsku błonica, po raz pierwszy użył w 1821 r. Pierre Bretonneau (1778-1862), dyrektor szpitala w Tours, ponieważ z błonami skojarzyły mu się szare narośle w gardłach chorych dzieci. Swoich małych pacjentów próbował ratować przed uduszeniem, rozcinając tchawicę, by powietrze dopływało do płuc z pominięciem nosa, gardła i krtani. Nawet dzisiaj taki zabieg (tracheotomia) nie należy do prostych, a w czasach, gdy chirurdzy nie dysponowali ani precyzyjnymi narzędziami, ani wiedzą o wynikających z zakażeń powikłaniach, był bardzo ryzykowny. Bretonneau podejrzewał, że za powstanie dyfterytu odpowiadają jakieś drobnoustroje, ale musiało minąć jeszcze kilkadziesiąt lat, żeby z pomocą mikroskopu udało się je odkryć.
Historia choroby: Porfiria. Skąd się biorą wampiry?
Od chrypki do śpiączki
Dokonali tego w 1884 r. dwaj naukowcy z Berlina: bakteriolog Fryderyk Loeffler (1852-1915) i patolog Edwin Klebs. Odkryta przez nich bakteria nosi ich nazwiska, oni sami nazwali ją maczugowcem błonicy (Corynebacterium diphtheriae).
Choroba przenosi się drogą kropelkową, a pierwsze objawy pojawiają się przeważnie w dobę po zakażeniu. W najłagodniejszej formie, gdy zaatakuje gardło, przypomina anginę z niewielką gorączką, która po trzech-czterech dniach rośnie, a w gardle pojawiają się grube, szarawe błony. Następuje obrzęk węzłów chłonnych (tzw. szyja Nerona), tętno przyspiesza, a z ust dochodzi przykry, mdły zapach (stąd właśnie dyfteryt nazywano też anginą zgniłą lub cuchnącą). O tym, że nie mają do czynienia z pospolitym przeziębieniem lub grypą, opiekunowie chorego dziecka zaczynają zdawać sobie sprawę dopiero wtedy, gdy choroba atakuje krtań. Nienaturalna chrypka, bezgłos i szczekający kaszel oraz coraz większe trudności z oddychaniem i połykaniem postępują, w miarę jak rozrastające się błony zwężają krtań. Dochodzi do porażenia nerwów (obwodowych i czaszkowych), uszkodzenia wątroby i nerek, a temperatura ciała może osiągnąć nawet 40 st. C. W tej sytuacji śpiączka, na którą w ostatnim stadium błonicy zapadają niektórzy z chorych, jest wybawieniem od śmierci przez uduszenie.
Nawet u ludzi, których organizm zwalczył chorobę, pozostawiała ona ślady do końca życia w postaci uszkodzonego układu nerwowego i serca.
Historia choroby: Gruźlica. Pokonać prątki
Dyfteryt europejski i kolonialny
Dyfteryt najbardziej dał się we znaki Europejczykom, ale występował też w skolonizowanych przez nich krajach. W Nowej Anglii (północno-wschodniej części USA) w latach 1735 i 1740 zabił prawdopodobnie aż 80 proc. dzieci poniżej 10. roku życia, przypuszczalnie był przyczyną śmierci Jerzego Waszyngtona, zaś wiek później ukochanej córki innego amerykańskiego prezydenta Grovera Clevelanda. W latach 50. XIX w. dotknął mieszkańców Kalifornii, a między 1911 a 1915 rokiem - Australii, gdzie na dyfteryt zmarło 3677 osób, prawie wyłącznie dzieci.
Bezpieczne nie były nawet rody królewskie - w 1878 r. w Darmstadt na dyfteryt umarła Alicja Koburg, wielka księżna Hesji i córka brytyjskiej królowej Wiktorii. Zaraziła się od swoich najmłodszych córek Alicji i Marii. Starszą z nich, Alicję, lekarze odratowali, ale los i tak jej nie oszczędził: została żoną Mikołaja II i wraz z nim i dziećmi zginęła w 1918 r. zamordowana przez bolszewików.
Między 1880 a 1888 r. epidemia błonicy w Hiszpanii zabiła 77,5 tys. dzieci, najwięcej na biednej prowincji, ale co najmniej 1,4 tys. w rekordowym 1887 r. również w stosunkowo dostatnim Madrycie. Analizując lekarskie dokumenty z tamtego czasu, naukowcy doszli niedawno do wniosku, że rzeczywista liczba zarażonych i zmarłych w Madrycie była jednak dziesięć razy wyższa, niż przyznawali urzędnicy. Błąd w dotychczasowych szacunkach wziął się stąd, że ktoś - najwyraźniej dla zapobieżenia panice - usunął ze sprawozdań jedno zero.
Zaraz po stolicy Hiszpanii wśród miast najbardziej narażonych na błonicę były w tym czasie Berlin, Warszawa, Petersburg i Marsylia. Z kolei do Wiednia fala błonicy dotarła w 1892 r. i w ciągu trzech lat uśmierciła co najmniej 4-5 tys. osób.
Pewien lekarz scharakteryzował ją wtedy tak: Dobrze się czuje we wszystkich porach roku i we wszystkich warunkach klimatycznych. W miejscach wilgotnych, czyli tych, które są położone w dolinie i usłanych bagnami, panuje przez cały rok, a w górzystych i suchych występuje tylko w określonych porach .
Inny lekarz opisał ją poetycko jako okrutnego, nikczemnego mordercę dzieci i dorosłych, niezniszczalnego dla każdej znanej ludzkości broni, jednakowo łatwo przenikającego przez ściany bogatego pałacu i skromnej chaty .
W Hiszpanii próbowano ją leczyć, podając cierpiącym wino, a także wodorowęglan sodu (sodę oczyszczoną), chloran potasu (sól potasową), a nawet stężony kwas solny. W najlepszym wypadku przynosiło to tylko chwilową ulgę. Skuteczną metodę udało się ustalić dopiero naukowcom we Francji i Niemczech.
Historia choroby: Szpetna twarz ospy
Jak zabić toksyny?
Największe zasługi w opanowaniu plagi miał pochodzący z Prus Wschodnich Emil Behring, choć niewiele brakowało, a zamiast leczyć, zostałby kaznodzieją - jego ojca, skromnego nauczyciela we wsi Ławice pod Iławą (wtedy Hansdorf) nie stać było na opłacenie kosztownej edukacji syna, więc zamierzał posłać go na teologię do Królewca. Po maturze w Hohenstein (Olsztynku) młody Behring wystarał się jednak o stypendium wojskowe na studia medyczne w Berlinie. Odpracował je, służąc przez kilka lat w różnych garnizonach, ale gdy tylko mógł, poszedł do cywila. W 1890 r. został asystentem w Instytucie Chorób Zakaźnych Roberta Kocha, jednak w odróżnieniu od szefa mniej pasjonowało go szukanie sposobu na zwalczenie gruźlicy, a bardziej badania nad błonicą i tężcem.
Przydała mu się wiedza zdobyta kilka lat wcześniej przez Loefflera i Klebsa, którzy jako pierwsi wyizolowali (dzięki pobranym z gardeł pacjentów wymazom) bakterie błonicy. Co więcej, po doświadczeniach przeprowadzonych na zwierzętach doszli do wniosku, że same bakterie nie zabijają. Groźne są dopiero toksyny (diphtherium), kwaśna trucizna, którą bakterie wydalają jako produkt odpadowy z metabolizmu cukru.
W latach 1887-89 do podobnych wniosków doszli we Francji podopieczni Ludwika Pasteura: bakteriolodzy Pierre Émile Roux (1853-1933) i Alexandre Yersin (1863-1943). Na gęstej pożywce bulionowej zdołali wyhodować bakterie błonicy. Następnie przepuścili pożywkę za pomocą sprężonego powietrza przez specjalnie zaprojektowany dla nich matowy porcelanowy filtr i w ten sposób oddzielili bakterie od zawierającej toksyny cieczy. Okazało się, że zabójcze właściwości ma tylko ta ciecz, a substancja z bakteriami jest niegroźna. Od tej chwili było wiadomo, że sposobem na błonicę nie jest zabijanie bakterii, ale neutralizacja kwasów lub wydzieliny z bakterii. Problemem było znalezienie sposobu na to, jak to zrobić.
Zbawca czy szarlatan?
Nad tym właśnie problemem w berlińskim instytucie Roberta Kocha doktor Behring pracował wspólnie z Japończykiem Shibasaburo Kitasato. Prowadząc studia nad dezynfekcją, uznali, że krew konia uodpornionego przeciw błonicy i tężcowi może być wykorzystana do uodpornienia innych koni. Wyniki badań opublikowali w grudniu 1890 r.
Kilka następnych miesięcy Behring wspólnie z doktorem Erichem Wernickem przeprowadzili eksperyment na owcach i otrzymali wysoko skondensowaną surowicę z przeciwciałami błonicy. Choć nie mieli pewności, czy jest bezpieczna dla ludzi, to 20 grudnia 1891 r. Behring zdecydował się ją podać małemu chłopcu, który w stanie beznadziejnym został przywieziony do kliniki dziecięcej Charité w Berlinie. Po kilku dniach, w Boże Narodzenie, był już pewny pozytywnego efektu, więc wiadomość o medycznym eksperymencie upublicznił.
Zrobił piorunujące wrażenie, bo w Niemczech właśnie dogasała kilkunastoletnia epidemia, która w ciągu roku zabijała średnio 70 tys. ludzi, z czego 98 proc. ofiar to były dzieci. Gazety okrzyknęły Behringa ich zbawcą, choć spora część kolegów po fachu miała go w najlepszym razie za szarlatana. W ciągu następnych kilku lat powikłania po podaniu preparatu, a także śmierć niektórych małych pacjentów uważano za dowód, że Behring nie pomaga, ale szkodzi.
Dodatkowo pracę naukowca komplikował jego trudny charakter. Skłócił się ze współpracownikami i samym Robertem Kochem, a poszło nie tylko o sprawy merytoryczne, ale też wynikające z próżności samochwalstwo i niechęć do dzielenia się sukcesem. Z powodu apodyktyczności Behringa niektórzy zarzucali mu, że zachowuje się tak, jakby wciąż był w wojsku. Odpowiadał na to, że należy zmierzać prosto do celu, ale w końcu zraził do siebie tak wielu ludzi, że zaczęło mu brakować pieniędzy nawet na paszę dla zwierząt wykorzystywanych w eksperymentach. Ratunkiem okazało się małżeństwo z córką dyrektora administracyjnego kliniki Charité. Od tej pory miał wystarczający kapitał, by pójść własną drogą.
Stale udoskonalaną (wspólnie z Paulem Ehrlichem, późniejszym odkrywcą Salwarsanu 606 - pierwszego skutecznego leku przeciw kile) surowicę produkował w zakładach w Marburgu, których był głównym udziałowcem. W 1901 r. ukoronowaniem jego pozycji towarzyskiej stał się nadany mu przez cesarza Wilhelma II tytuł szlachecki, a świadectwem pozycji zawodowej i naukowej stała się przyznana w tym samym roku Nagroda Nobla z medycyny. Związana z tym gratyfikacja - po przeliczeniu prawie 170 tys. marek - stanowiła prawdziwą fortunę, ale Behringowi nie było dane długo się nią cieszyć. Przeciążony pracą, doprowadził się do załamania psychicznego, a zmarł - jakby na ironię, jeśli wziąć pod uwagę jego specjalizację - na zapalenie płuc. Dwa lata przed śmiercią, w 1915 r., spotkał go ostatni honor - otrzymał Krzyż Żelazny za szczepionkę przeciwtężcową, która - jak się okazało - ratowała życie rannym. Prasa do tytułu "zbawcy dzieci" dołączyła jeszcze jeden: "zbawcy żołnierzy".
Historia choroby: Skrofuloza. Choroba, którą leczą władcy
Bieg po życie
Pomimo odkryć niemieckich i francuskich naukowców walka z błonicą nie została zakończona. W pierwszych dziesięcioleciach XX w. nawet w USA rok w rok na tę chorobę zapadało około 200 tys. osób, z których kilkanaście tysięcy umierało. Stopniowa poprawa nastąpiła w dwudziestoleciu międzywojennym, gdy w różnych krajach wprowadzono obowiązkowe i bezpłatne szczepienia dzieci przy użyciu antytoksyny stworzonej przez Behringa i innych naukowców. W Egipcie i Rumunii szczepienia te obowiązywały od 1935, w Polsce od 1936, na Węgrzech od 1937, we Francji od 1938, a we Włoszech i Niemczech od 1939 r.
W USA do zaszczepienia dzieci postanowiono namówić rodziców za pomocą kampanii reklamowej, a najlepszą promocją okazała się epidemia błonicy w miasteczku Nome na Alasce w ostatnich dniach stycznia 1925 r. Curtis Welch, jedyny lekarz w tej liczącej 1,4 tys. mieszkańców osadzie nad Morzem Beringa, zorientował się, że przyprowadzony do niego przez matkę trzyletni Bill zapadł na błonicę. Podobne objawy rozpoznał jeszcze u 20 innych osób, a podejrzewał u kilkudziesięciu kolejnych. Problem polegał na tym, że przy tej liczbie chorych zgromadzony w jego szpitalnej aptece zapas antytoksyn mógł wystarczyć najwyżej na kilka dni, a nowego nie było skąd wziąć. Nome od listopada do czerwca było w tamtych czasach odcięte od świata - morze skute lodem, dróg brak, a jedynych kilka samolotów na Alasce nadawało się do wykorzystania tylko latem, bo przez resztę roku w odkrytym kokpicie pilot natychmiast po starcie by zamarzł.
Pomoc mogły dostarczyć tylko psie zaprzęgi z odległej o 1085 km Nenany, miasta w środku Alaski. Zazwyczaj pokonanie tej trasy zabierało im 25 dni, rekord wynosił dziewięć. W tym czasie - obliczał Welch - zarazić się może nie tylko całe Nome, ale też okolica, bo ogarnięci paniką mieszkańcy miasteczka, uciekając, zawloką tam śmiercionośne toksyny. Dlatego liczyła się każda godzina.
Dla jednego zaprzęgu szybkie pokonanie ponadtysiąckilometrowego dystansu rzeczywiście było mission impossible, więc zaplanowano, że zrobią to sztafety. Do akcji zaangażowano 20 maszerów i 150 psów. W śnieżnej burzy zaprzęgi czasami gubiły drogę, sztafety się rozmijały, a część psów padła z wychłodzenia, jednak udało się dokonać rzeczy, jak się zdawało, niemożliwej. 2 lutego 1925 r., w pięć dni, siedem godzin i 30 minut od startu transport z antytoksyną dotarł do Nome. Wprawdzie po drodze zamarzła (nad ranem temperatura spadała do 52 st. Celsjusza poniżej zera, a lodowaty wiatr powodował, że ta odczuwalna była jeszcze o kilkanaście stopni niższa), ale nie rozsadziła ampułek. Dla sześciu zarażonych było już za późno (Welch domyślał się, że zmarło też kilku Indian, których bliscy nie chcieli wydać ciał), jednak Nome ocalało.
Całe Stany pasjonowały się tym wyścigiem i śledziły go dzięki depeszom wysyłanym z odciętego miasta. Wciąż przywoływany przez dziennikarzy do radia Welch irytował się, że nie jest rzecznikiem prasowym, ale lekarzem. Gunnar Kaasen, maszer, który dobiegł z serum do Nome, został bohaterem narodowym, a zaraz potem wybuchło takie samo piekiełko jak w 1891 r. w Niemczech po odkryciach Behringa. Tym razem zaczęło się licytowanie na zasługi i wkład wniesiony w powodzenie sztafety. Leonhard Seppala, imigrant z Norwegii, wściekał się, że pomija się go w wywiadach prasowych, choć ze swoim Togo przebiegł aż 420 km.
Na ustach wszystkich był za to Balto, husky syberyjski, przewodnik zaprzęgu Kaasena. Kilka miesięcy po szaleńczej wyprawie okazało się, że razem z innymi psami został sprzedany do wędrownego cyrku i jest głodzony. Na szczęście nie pozwolono mu tam skonać, a w grudniu 1925 r. wdzięczni Amerykanie ufundowali mu pomnik w nowojorskim Central Parku.
Jeszcze nie padło ostatnie słowo
Błonica dzięki zarządzonej natychmiast po alarmie doktora Welcha kwarantannie nie wydostała się z Nome, ale dawała o sobie jeszcze znać w następnych latach. Najmocniej podczas II wojny - z miliona ludzi, którzy wtedy zachorowali, zmarło 50 tys. Nie udało się też zlikwidować błonicy dzięki programowi powszechnych szczepień Światowej Organizacji Zdrowia. Co jakiś czas sygnały o nowych przypadkach tej choroby dochodzą głównie z regionów uboższych, m.in. z Indii, Filipin, Haiti, Indonezji, Afganistanu i niektórych krajów afrykańskich. Na masową skalę błonica wróciła na terenie dawnego ZSRR w latach 90., a w samej tylko Rosji było co roku ok. 40 tys. nowych chorych.
To z Rosji i innych krajów dawnego ZSRR do Polski została zawleczona większość z dziesięciu przypadków błonicy odnotowanych w ostatnich latach. Jednak dzięki programowi powszechnych szczepień uniknięto epidemii.
Jako pierwszy na masową skalę w Polsce szczepienia przeciwko dyfterytowi wprowadził prof. Ludwik Hirszfeld, w latach 1924-39 szef Państwowego Zakładu Higieny. Dzięki jego staraniom w tym czasie zaszczepiono w sumie 1,8 mln dzieci, a Łódź, która w 1930 r. była wraz z Dublinem najbardziej zagrożonym miastem na świecie, stała się wolna od dyfterytu. W trakcie II wojny i krótko po niej liczba chorych na dyfteryt w Polsce znów wzrosła, a szczyt zachorowań miał miejsce w latach 1951-54, gdy rok w rok rejestrowano po 40 tys. przypadków. Wprowadzone w 1954 r. masowe szczepienia dzieci nowymi rodzajami szczepionek sprawiły, że po 10-20 latach liczba zachorowań spadła do około dziesięciu rocznie."
z
http://wyborcza.pl/alehistoria/1,142290,17187002,Blonica__Aniol_dusiciel.html

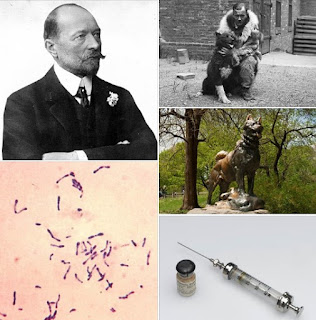
0 komentarze:
Prześlij komentarz
Proszę podawać źródła informacji. Chcę aby dyskusja była merytoryczna, krytyka mile widziana, ale spokojna i konstruktywna.
Przekleństwa, spam, atakowanie innych osób - takie posty będą usuwane.